Las Pautas de GINA de 2019 para el Tratamiento del Asma en adultos
US Pharm. 2020;45(7/8):18-24.
RESUMEN: Establecer un control de los síntomas del asma mediante intervenciones farmacológicas y no farmacológicas mejora la calidad de vida y previene las exacerbaciones en pacientes con asma. Las directrices de la Iniciativa Global para el Asma 2019 proporcionan recomendaciones para el tratamiento del asma organizadas en cinco pasos que se correlacionan con la gravedad de la enfermedad. Las opciones de medicación incluyen corticosteroides inhalados( CI), agonistas beta2 de acción prolongada, agonistas beta2 de acción corta (SABA), antagonistas de los receptores de leucotrienos y corticosteroides orales. Datos recientes muestran resultados desfavorables para los SABA utilizados solos para el tratamiento necesario de los síntomas del asma leve. Los cambios en las pautas incluyen el uso de un CI de dosis bajas con formoterol para el tratamiento necesario en adultos con asma leve, o para el uso siempre que se use un SABA. Los regímenes de medicación apropiados y eficaces combinados con asesoramiento sobre la técnica de inhalador adecuada ayudarán a los pacientes a alcanzar los objetivos de manejo del asma.
El asma, una enfermedad inflamatoria crónica de las vías respiratorias caracterizada por la hiperreactividad de las vías respiratorias, puede presentarse con síntomas como sibilancias, dificultad para respirar, opresión en el pecho y tos.1 Estos síntomas pueden variar con el tiempo y en intensidad, por lo que es importante el manejo eficaz del asma. Los desencadenantes de los síntomas pueden incluir ejercicio, infecciones respiratorias virales y factores ambientales, como fumar. Los síntomas que no se tratan pueden llevar a exacerbaciones. Una exacerbación es un episodio agudo en el que los síntomas empeoran drásticamente y la función pulmonar disminuye progresivamente. Cualquier ocurrencia de una exacerbación justifica una discusión sobre el régimen actual de tratamiento del asma del paciente debido a los riesgos de hospitalización, visitas de atención de emergencia y muerte relacionada con el asma.
Las pautas de la Iniciativa Global para el Asma (GINA) de 2019 no recomiendan el uso de un inhalador agonista beta2 de acción corta (SABA) solo para el tratamiento del asma leve; en su lugar, recomiendan el uso de corticosteroides inhalados de dosis bajas (CI)-formoterol según sea necesario y para la terapia de mantenimiento.2 En pacientes con asma grave o difícil de tratar, se pueden considerar otras opciones como complementos de la terapia con inhaladores, como antagonistas de los receptores de leucotrienos (ARL), tiotropio, productos biológicos, azitromicina y corticosteroides orales (OC).
Control del asma denota el grado en que las características del asma pueden observarse en el paciente o han sido reducidas o eliminadas por el tratamiento.2 Se debe revisar el control del asma durante las 4 semanas anteriores. Al paciente se le deben hacer las siguientes preguntas: «En las 4 semanas anteriores, ¿ha tenido: 1) síntomas de asma diurnos más de dos veces por semana? 2) ¿algún despertar nocturno debido al asma? 3) ¿usar un calmante para el asma para los síntomas más de dos veces por semana? 4) ¿alguna limitación de actividad debido al asma?»Si el paciente responde «No» a las cuatro preguntas, su asma está bien controlada. Si el paciente responde «Sí» a una o dos de las preguntas, el asma parcialmente controlada, pero si la respuesta es «Sí» a tres o cuatro de las preguntas, el asma no está bien controlada.2 Los factores de riesgo que pueden causar una exacerbación incluyen asma no controlada, tabaquismo, exposición a alérgenos, contaminación del aire, comorbilidades como obesidad y alto uso de SABA.
Evaluar la adherencia al medicamento inhalado del paciente es otro paso importante. Hay una multitud de razones por las que un paciente puede no ser adherente a los medicamentos para el asma, incluida la dificultad para usar dispositivos inhaladores, el costo de los medicamentos, el olvido, la falta de comprensión de las instrucciones recetadas y la percepción de que el medicamento no es necesario.2
MANEJO Y TRATAMIENTO
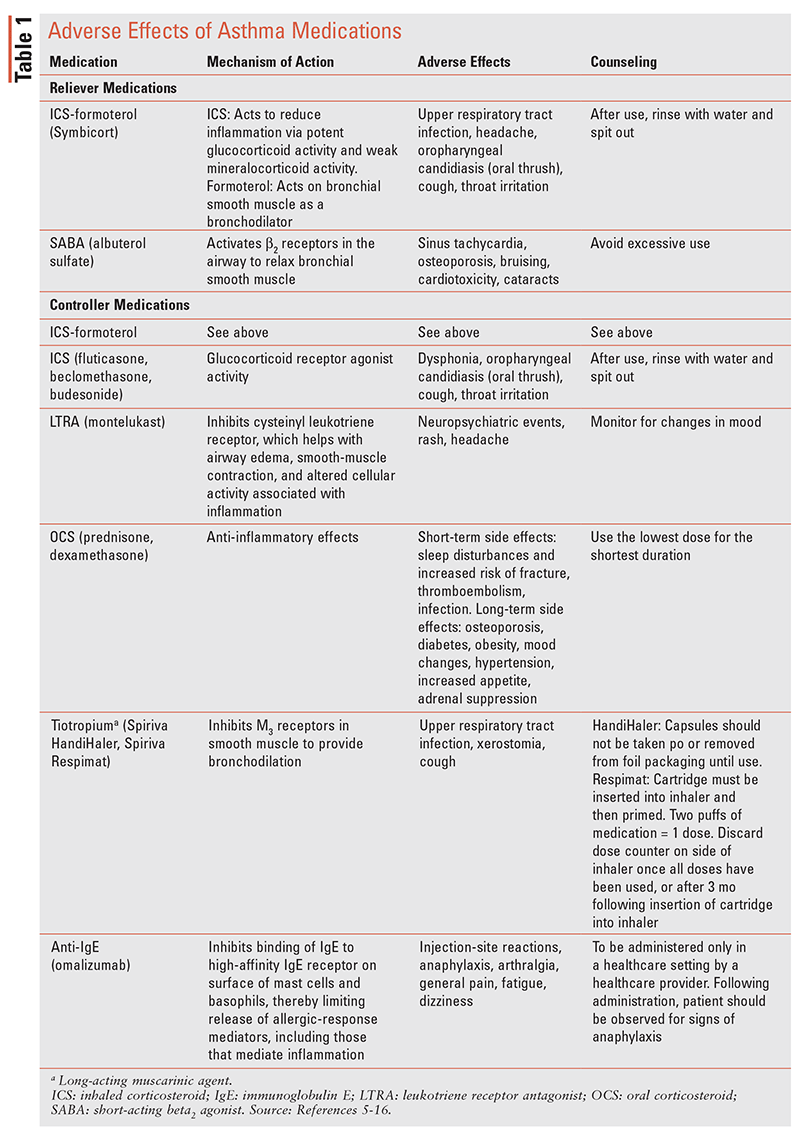
Los objetivos de la terapia para el asma incluyen lograr el control de los síntomas para mantener los niveles de actividad normales, prevenir la limitación persistente del flujo de aire y reducir los efectos adversos de los medicamentos que se describen en la TABLA 1. Las intervenciones farmacológicas y no farmacológicas reducen el riesgo de exacerbaciones futuras que lleven a hospitalización o muerte relacionada con el asma.2
Manejo no farmacológico
Las intervenciones no farmacológicas para todos los pacientes asmáticos incluyen ejercicios respiratorios, aumento de la actividad física, incorporación de una dieta saludable y evitar la exposición al humo y otras sustancias.2 La práctica de yoga y métodos de respiración como las técnicas Buteyko y Papworth altera los patrones de respiración para reducir la hiperventilación, promoviendo así la reducción voluntaria del uso de analgésicos y mejorando los síntomas del asma.3 En pacientes obesos, la pérdida de peso combinada con ejercicios aeróbicos y de fuerza dos veces por semana es más efectiva que la actividad física sola para el control de los síntomas.2 El asesoramiento sobre la técnica de inhalador adecuada ayudará a los pacientes a alcanzar los objetivos de manejo del asma.
Control farmacológico
Se realizan ajustes en los regímenes de medicación para el asma a través del ciclo de control del asma basado en la FIGURA 1.2
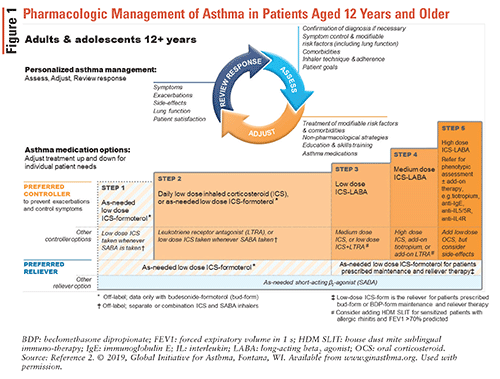
Una vez que se ha hecho un diagnóstico de asma, se debe iniciar un tratamiento controlador que contenga CI debido a la mayor mejoría en la función pulmonar que cuando no se utiliza el tratamiento controlador de CI. Este es un cambio importante en las pautas de GINA de 2019, ya que anteriormente se recomendaba administrar un SABA solo a los pacientes recién diagnosticados. El inhalador combinado de ICS-formoterol es el tratamiento de alivio preferido según sea necesario, independientemente de la gravedad del asma. La terapia de alivio alternativa es un SABA; sin embargo, debe combinarse con un segundo inhalador que contenga CI. Los inhaladores de ICS-formoterol son seguros y eficaces, y su capacidad para usarse tanto como sea necesario como para terapia de mantenimiento los hace fáciles de usar para los pacientes.2
GINA recomienda los siguientes pasos de tratamiento del asma2:
• Paso 1: Este paso se recomienda para pacientes con asma leve que tienen síntomas menos de dos veces al mes y sin riesgo de exacerbaciones. Como se mencionó anteriormente, con base en nuevas pruebas, las pautas de GINA de 2019 ya no recomiendan el uso de SABA solo para tratar el asma.paso 2: El régimen de control preferido es, según sea necesario, un CI a dosis bajas de formoterol o un CI a dosis bajas diarias más SABA según sea necesario. El régimen de CI-formoterol evita la necesidad de CI diarios al tiempo que proporciona beneficios similares para la broncoconstricción inducida por el ejercicio como los CI diarios con SABA según sea necesario.*Paso 3: Los tratamientos de control preferidos incluyen un agonista beta2 de baja dosis–agonista beta2 de acción prolongada (LABA) más SABA según sea necesario o un formoterol de baja dosis para terapia de mantenimiento y alivio.paso 4: El tratamiento controlador preferido es el de dosis bajas de ICS-formoterol como terapia de mantenimiento y alivio o el de dosis medias de ICS-LABA como mantenimiento más SABA según sea necesario. Tenga en cuenta que el ICS-formoterol no debe combinarse con un ICS-LABA que contenga un LABA diferente.Paso 5: Se producen exacerbaciones persistentes o empeoramiento de los síntomas a pesar de la adherencia y la técnica correcta del inhalador. Se considera que estos pacientes tienen asma grave o difícil de tratar y deben derivarse a un neumólogo.
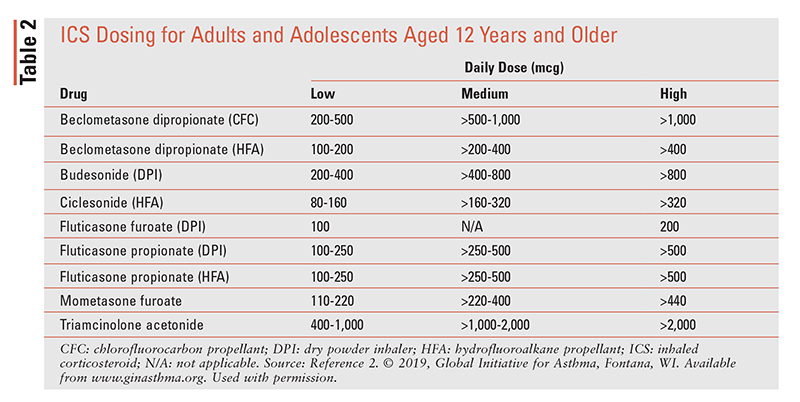
Avanzar en los estadios descritos anteriormente es apropiado cuando los pacientes tienen un control persistente de los síntomas deficiente o exacerbaciones a pesar del tratamiento con dosis bajas de CI durante 2 a 3 meses. La retirada es apropiada cuando el paciente tiene un buen control de los síntomas y una función pulmonar estable durante al menos 3 meses. Opciones para bajar dependen de qué medicamentos está tomando el paciente y que el paciente es, pero para la mayoría de los pacientes, el pronóstico es peor si el ICS o LABA se detiene completamente.2 La dosificación de los CI se describe en la TABLA 2.
Los síntomas se pueden evaluar con herramientas como el Cuestionario de Control del Asma, la Prueba de Control del Asma y las Tres Preguntas del Royal College of Physicians.2 Estos cuestionarios permiten asociar una puntuación con los síntomas y preguntar a los pacientes sobre la frecuencia y los tipos de síntomas, como despertares nocturnos y limitaciones en las actividades diarias.
Exacerbaciones
El término exacerbación asmática se refiere al empeoramiento agudo de la función pulmonar y los síntomas más allá de lo que el paciente suele experimentar. El tratamiento de alivio preferido durante una exacerbación es una dosis baja de ICS-formoterol que se puede aumentar según sea necesario cuando los síntomas empeoran. El uso de un ICS-LABA (beclometasona o budesónida y formoterol) como medicamento de alivio y controlador mejora el control de los síntomas y reduce las hospitalizaciones y el uso de OCS en comparación con la misma o mayor dosis de un controlador más SABA según sea necesario.4
Un curso corto de SCO es una opción de tratamiento durante una exacerbación cuando el paciente no responde a una dosis aumentada de calmante y controlador después de 2 a 3 días, tiene antecedentes de exacerbaciones graves repentinas o presenta un deterioro rápido de la función pulmonar (flujo espiratorio máximo o volumen espiratorio forzado en 1 segundo <60% de su mejor valor personal o valor previsto).4
Efectos adversos de los medicamentos para el asma
Consulte la TABLA 1 para ver un resumen de los efectos adversos de varios medicamentos para el asma.5-16
ASMA GRAVE O DIFÍCIL DE TRATAR
El asma grave o difícil de tratar se refiere al asma no controlada en los pasos 4 y 5 del tratamiento, a pesar de la adhesión adecuada al tratamiento y al tratamiento de los factores que contribuyen. Después de la evaluación inicial, los pacientes de 12 años o más con asma insuficientemente controlada que están tomando un CI de dosis media más un LABA y/o un tercer controlador, como LTRA o teofilina de liberación sostenida, se cambian a un ensayo de un CI de dosis alta durante 3 a 6 meses. Además de aumentar el CI, se puede considerar un ensayo de un aditivo no biológico, como el tiotropio, un modificador de leucotrienos u OC. Para los pacientes adultos que tienen síntomas de asma persistentes a pesar de dosis moderadas o altas de CI y LABA, las directrices de la GINA de 2019 recomiendan la azitromicina como complemento.17
Si los productos no biológicos como el LABA, el tiotropio y los modificadores de leucotrienos no logran controlar los síntomas del asma de un paciente, se pueden considerar los productos biológicos según el precio y los recursos del paciente. El tratamiento con antiinmunoglobulina E, como omalizumab, se puede considerar en personas con asma alérgica. En el caso de que los productos biológicos no sean una opción para un paciente, se puede considerar un OCS a una dosis de 7,5 mg o menos por día equivalente a prednisona. Sin embargo, los OC están asociados con efectos secundarios sustanciales, como osteoporosis, obesidad, diabetes, cataratas, hipertensión y supresión suprarrenal, y por lo tanto deben considerarse de última línea.17
ESTUDIOS
Un ensayo doble ciego realizado por O’Byrne y sus colegas investigó el beneficio de usar un CI más un SABA en comparación con el tratamiento convencional.18 Un total de 3.849 pacientes de 12 años o más con asma leve se asignaron al azar a terbutalina (placebo dos veces al día más terbutalina 0,5 mg prn), budesónida-formoterol (placebo dos veces al día más budesónida-formoterol 200 mcg/6 mcg prn) o mantenimiento con budesónida (budesónida dos veces al día 200 mcg más terbutalina prn). El objetivo principal fue determinar si la budesónida-formoterol necesaria era superior a la terbutalina necesaria para el control de los síntomas. Este resultado se midió a través de los datos obtenidos de un diario electrónico de síntomas.
La budesónida-formoterol según sea necesario fue superior en términos de control de los síntomas del asma en comparación con la terbutalina según sea necesario en pacientes con asma leve. Los pacientes con budesónida-formoterol mostraron asma bien controlada durante el 34,4% de las semanas frente al 31,1% de las semanas en el grupo de terbutalina (P = .046). La terbutalina se asoció con la tasa anual más alta de exacerbaciones graves (0.20) en comparación con budesónida-formoterol (0,07) y mantenimiento con budesónida (0,09). Un beneficio del uso de budesónida-formoterol fue que la exposición a corticosteroides se redujo debido a la dosis de budesónida 17% más baja en este grupo en comparación con el grupo de mantenimiento de budesónida (57 mcg vs.340 mcg, respectivamente).18
Bateman y sus colegas investigaron la eficacia de un componente glucocorticoide inhalado con un calmante de acción rápida para el asma leve.5 Este ensayo multicéntrico, doble ciego, de 52 semanas de duración, incluyó a 4215 pacientes con asma leve de 12 años o más que eran elegibles para tratamiento con glucocorticoides inhalados regulares. Los participantes se dividieron en dos grupos para evaluar si la terapia de mantenimiento con budesónida-formoterol o budesónida dos veces al día, según fuera necesario, tenía mejor eficacia con respecto a las tasas anuales de exacerbaciones graves. El grupo de budesónida-formoterol no fue inferior al grupo de mantenimiento de budesónida para exacerbaciones graves. Además, la mediana de la dosis medida diaria de glucocorticoide inhalado fue menor en el grupo de budesónida-formoterol (66 mcg) que en el grupo de mantenimiento de budesónida (267 mcg). El tiempo hasta la primera exacerbación fue similar entre los grupos; sin embargo, hubo una diferencia de 0,11 U a favor del grupo de mantenimiento con budesónida, que tuvo puntuaciones más bajas en el Cuestionario de Control del Asma-5 (ACQ-5) en comparación con el grupo de budesónida-formoterol. La diferencia mínima clínicamente importante en las puntuaciones ACQ-5 es de 0,5 U. Además, no hubo diferencias en los eventos adversos, las interrupciones relacionadas con el asma o la tasa de mortalidad entre los dos grupos. Este estudio y el estudio O’Byrne apoyan la recomendación actual de la GINA de 2019 contra el uso de un SABA solo y para el uso de ICS-formoterol en su lugar.
Un estudio de Gibson y sus colegas investigó la eficacia y seguridad de la azitromicina oral como terapia complementaria en pacientes con asma persistente no controlada que también tomaban una dosis media o alta de CI más un LABA.17 En este ensayo aleatorizado, doble ciego, controlado con placebo y de grupos paralelos, se asignó al azar a 420 pacientes a uno de dos grupos de tratamiento (azitromicina 500 mg o placebo tres veces por semana durante 48 semanas). Las variables primarias de eficacia incluyeron la tasa de exacerbaciones asmáticas totales (graves y moderadas) y la calidad de vida global relacionada con el asma durante el periodo de estudio.
En el estudio Gibson, se encontró que la azitromicina reducía las exacerbaciones asmáticas; el 44% de los pacientes con azitromicina experimentaron al menos una exacerbación, en comparación con el 61% de los pacientes con placebo (P <.0001). Además, el uso de azitromicina benefició significativamente la calidad de vida relacionada con el asma, lo que se denota por la mejora en todas las categorías de la escala de clasificación (es decir, dominios de actividad, síntoma, emoción y medio ambiente) para la calidad de vida relacionada con el asma. La única otra diferencia notable entre los grupos de estudio fue la aparición de diarrea, que fue significativamente mayor en los pacientes con azitromicina (34% vs.19% de los pacientes con placebo). Para la monitorización de la seguridad, se realizaron ECG en la detección, después de 6 semanas de tratamiento y al final del tratamiento. Una prolongación del intervalo QTc superior a 480 ms dio lugar a la retirada del ensayo en dos pacientes (uno de cada grupo).17
CAMBIOS EN LAS DIRECTRICES DE 2019
Las directrices de 2019 incluyen cinco cambios notables con respecto al tratamiento del asma en adultos. El primer cambio es el cambio del tratamiento exclusivo de SABA al tratamiento que contiene CI para el tratamiento necesario de los síntomas del asma leve.4 El segundo cambio es el uso de azitromicina de dosis baja adicional tres veces por semana para el tratamiento a largo plazo de pacientes con asma sintomática a pesar del tratamiento con CI-LABA de dosis moderada o alta; sin embargo, se deben considerar los posibles efectos adversos.17
El tercer cambio es la recomendación de dupilumab, un anticuerpo monoclonal del receptor alfa de la interleucina–4, como opción de tratamiento adicional para pacientes de 12 años o más con asma tipo 2 grave o asma dependiente de OCS.19 Un ensayo de Wenzel y colegas demostró que dupilumab aumentaba la función pulmonar y reducía las exacerbaciones graves en pacientes con asma persistente no controlada.20
El cuarto cambio es incluir el tratamiento con dosis altas de ICS-LABA solo en el paso 5, mientras que anteriormente se había incluido en el paso 4 con dosis moderadas de ICS-LABA; esto se debe a la recomendación de que se prescriban dosis altas de ICS por solo unos pocos meses en función de la consideración de los eventos adversos asociados.17 El quinto cambio es el cambio de OCS de mantenimiento de una opción de tratamiento » preferida «a» otra opción de controlador » en el paso 5, en función del alto riesgo de resultados adversos.19
CONCLUSIÓN
Según los nuevos datos, las directrices actualizadas de la GINA de 2019 no recomiendan el uso de un inhalador SABA solo para el tratamiento del asma leve; en su lugar, se recomienda usar dosis bajas de ICS-formoterol para la terapia de mantenimiento y según sea necesario. Para los pacientes que presentan asma grave o difícil de tratar, se pueden considerar otras opciones como tratamiento adicional a la terapia con inhaladores, como LTRA, tiotropio, productos biológicos, azitromicina y OCS. Para garantizar una mejor adherencia a los medicamentos, los regímenes de terapia para el asma deben ser específicos para el paciente, con un enfoque gradual para encontrar un régimen que controle los síntomas de asma del paciente mientras mantiene al paciente en la dosis más baja posible, y también deben ser rentables.
1. Asthma and Allergy Foundation of America. Asma. www.aafa.org/asthma-symptoms Consultado el 8 de abril de 2020.
2. Iniciativa Global para el Asma. Estrategia global para el control y la prevención del asma, 2019. www.ginasthma.org Consultado el 8 de abril de 2020.
3. Santino TA, Chaves GS, Freitas DA, et al. Ejercicios de respiración para adultos con asma. Cochrane Database Syst Rev. 2020;3(3):CD001277.
4. O’Byrne PM, FitzGerald JM, Bateman ED, et al. Budesónida – formoterol combinados inhalados según sea necesario en el asma leve. N Engl J Med. 2018;378(20):1865-1876.
5. Bateman ED, Reddel HK, O’Byrne PM, et al. Budesónida-formoterol según sea necesario versus budesónida de mantenimiento en asma leve. N Engl J Med. 2018;378(20):1877-1887.
6. Prospecto de Symbicort (budesónida-formoterol). Wilmington, DE: AstraZeneca Pharmaceuticals LP; enero de 2017.
7. Reed CE. Asma en ancianos: diagnóstico y manejo. J Allergy Clin Immunol. 2010;126(4):681-687.
8. Prospecto de ProAir HFA (albuterol). Frazer, PA: Teva Respiratory, LLC; febrero de 2019.
9. Prospecto de Flovent HFA (fluticasona). Research Triangle Park, NC: GlaxoSmithKline; enero de 2019.
10. Prospecto de Singulair (montelukast). Whitehouse Station, NJ: Merck & Co, Inc; abril de 2020.
11. Waljee AK, Rogers MA, Lin P, et al. Uso a corto plazo de corticosteroides orales y daños relacionados entre adultos en los Estados Unidos: estudio de cohorte basado en la población. BMJ. 2017; 357: j1415.12. Foster JM, McDonald VM, M Guo, Reddel HK. «He perdido en cada faceta de mi vida» : la carga oculta del asma grave. Eur Respir J. 2017;50(3):1700765.13. Prospecto de Rayos (prednisona). Deerfield, IL: Horizon Pharma, Inc; 2012.14. Prospecto de Spiriva HandiHaler (tiotropio). Ridgefield, CT: Boehringer Ingelheim Pharmaceuticals, Inc; febrero de 2018.15. Prospecto de Spiriva Respimat (tiotropio). Ridgefield, CT: Boehringer Ingelheim Pharmaceuticals, Inc; marzo de 2019.16. Prospecto de Xolair (omalizumab). South San Francisco, CA: Genentech, Inc; mayo de 2019.17. Gibson PG, Yang IA, Upham JW, et al. Efecto de la azitromicina sobre las exacerbaciones asmáticas y la calidad de vida en adultos con asma persistente no controlada (AMAZES): ensayo aleatorizado, doble ciego y controlado con placebo. Lanceta. 2017;390(10095):659-668.18. O’Byrne PM, Barnes PJ, Rodriguez-Roisin R, et al. Budesónida y formoterol inhalados en dosis bajas en asma persistente leve: el ensayo aleatorizado OPTIMA. Am J Respir Crit Care Med. 2001;164(8):1392-1397.19. Castro M, Corren J, Pavord ID, et al. Eficacia y seguridad de Dupilumab en asma no controlada de moderada a grave. N Engl J Med. 2018;378(26):2486-2496.20. Wenzel S, Castro M, Corren J, et al. Eficacia y seguridad de Dupilumab en adultos con asma persistente no controlada a pesar del uso de corticosteroides inhalados de dosis media a alta más un agonista beta2 de acción prolongada: un ensayo pivotal aleatorizado, doble ciego, controlado con placebo, de rango de dosis en fase 2b. Lanceta. 2016;388(10039):31-44.
El contenido de este artículo es solo para fines informativos. El contenido no pretende sustituir el asesoramiento profesional. La confianza en cualquier información proporcionada en este artículo es bajo su propio riesgo.
Leave a Reply