Sarna con Costra mal Diagnosticada en un paciente con SIDA Conduce a Hiperinfestación
Reporte de un caso
Un hombre de 34 años de edad recientemente encarcelado con un historial de 11 años de virus de inmunodeficiencia humana/SIDA multirresistente (recuento de CD4, 121 células/mm3; carga viral, 49,625 partículas/mm3 una semana antes de la presentación) fue ingresado en el hospital por una erupción escamosa, hiperqueratótica, intensamente pruriginosa que afectaba a todo el cuerpo. La erupción apareció por primera vez en los pies aproximadamente 1 año antes del ingreso. En ese momento, el paciente recibió fluconazol oral y una crema de esteroides con una resolución cercana de la erupción. Luego fue trasladado varias veces a diferentes unidades con la consiguiente interrupción de los medicamentos. El sarpullido se inflamó y progresó hasta afectar las rodillas. Se le volvió a administrar fluconazol y crema de esteroides y el personal médico lo puso en aislamiento en la prisión 6 meses antes de la presentación. El sarpullido continuó extendiéndose, y varios proveedores le dieron un diagnóstico de psoriasis tipo placa después de varios meses de no responder al tratamiento. Otros intentos de tratamiento en instalaciones externas incluyeron fluconazol oral, trimetoprima-sulfametoxazol y otros antibióticos. Fue referido a dermatología en nuestra institución, pero faltó a la cita y fue admitido en el hospital antes de que la cita pudiera ser reprogramada.
Al ingreso en el hospital, negó lesiones similares en contactos cercanos. Al revisar los sistemas, tuvo fiebres y escalofríos subjetivos, disminución del apetito, náuseas sin vómitos, disfagia a sólidos, dolor epigástrico y pérdida de peso de 70 libras en los últimos 6 meses. La afectación facial de la erupción afectó la capacidad de abrir la boca, hablar y comer. No tenía alergias conocidas a medicamentos. Sus únicos medicamentos en el momento de la admisión eran nortriptilina, trimetoprima-sulfametoxazol y la combinación oral elvitegravir-cobicistat-emtricitabina-tenofovir para el tratamiento del virus de inmunodeficiencia humana.
En el examen físico estaba caquéctico, temblando y oliendo mal. Estaba afebril, ligeramente taquicárdico (112 latidos por minuto) e hipertenso (144/83 mm Hg) con una frecuencia respiratoria de 18 respiraciones por minuto. Su altura era de 1,83 m (6 pies) y su peso era de 48,5 kg (107 libras) con un índice de masa corporal de 14,5. Extensas placas eritematosas, hiperqueratóticas, con costras y fisuras cubrieron todo el cuerpo, incluida la cara, las manos y los pies. La lengua estaba cubierta con placas bilaterales de color blanco, y tenía parches de alopecia, excoriaciones y escamas en el cuero cabelludo. Los codos se fijaron en una posición flexionada y el rango de movimiento en las muñecas y los dedos disminuyó debido a la hiperqueratosis severa (Figura 1A). La hiperqueratosis también fue prominente en las rodillas y los pies con madrigueras asociadas (Figura 2A). Tenía el pie caído a la izquierda.
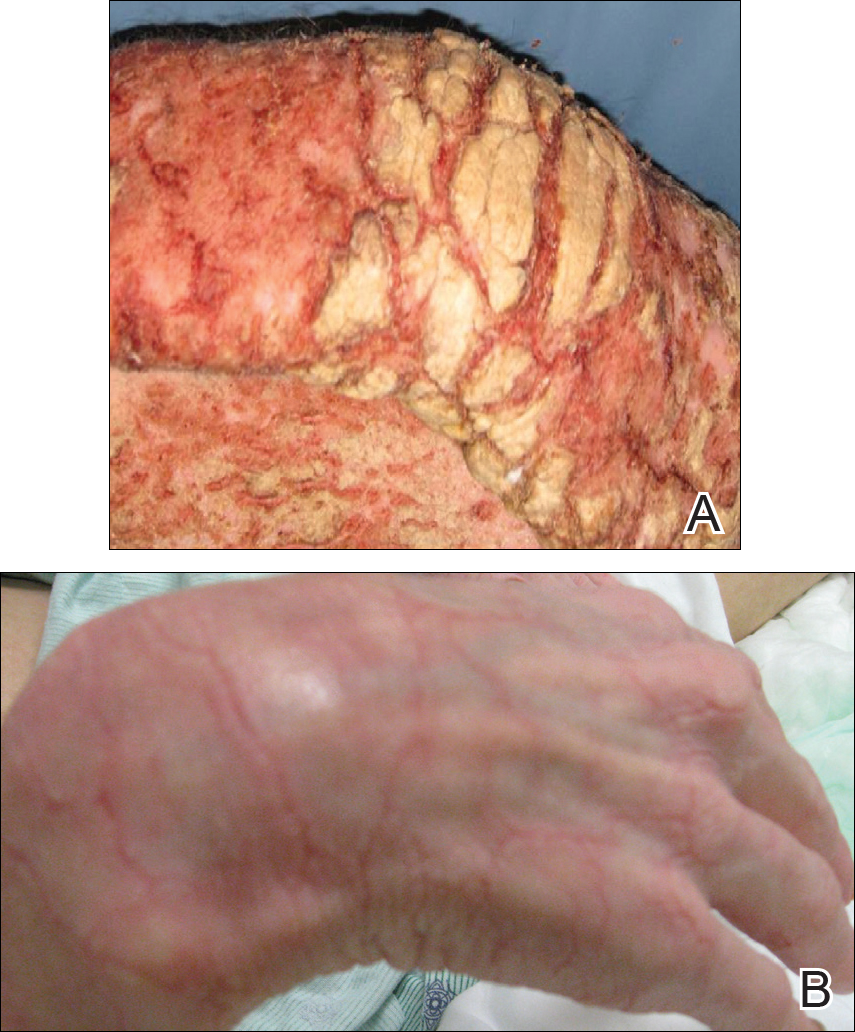
la Figura 1. Lesiones hiperqueratóticas en la mano derecha antes (A) y después de 3 semanas de tratamiento con crema de permetrina al 5% evermectina oral (B).
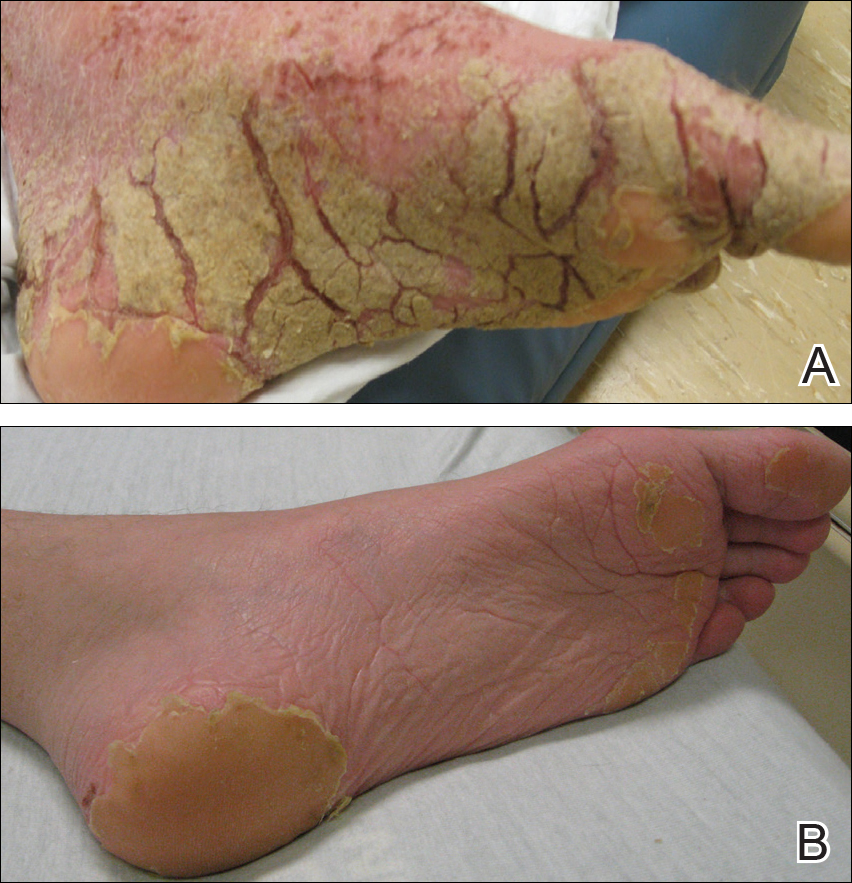
la Figura 2. Hiperqueratosis y madrigueras visibles en el pie izquierdo antes (A) y después de 3 semanas de tratamiento con crema de permetrina al 5% evermectina oral (B).
El diagnóstico diferencial incluye una erupción por medicamentos; fúngicas o parasitarias, tales como la sarna costrosa; psoriasis; o linfoma cutáneo. Los estudios de laboratorio fueron difíciles de obtener, ya que había áreas limitadas adecuadas para el acceso vascular. Los análisis de sangre mostraron leucocitosis (18,9×109 células/L [rango de referencia, 4,8–10,8×109 células/L) con 13,3% de eosinófilos (rango de referencia, 1-6%). Esta eosinofilia redujo los diagnósticos probables a una erupción medicamentosa o infección parasitaria.
Se consultó al servicio de dermatología. Se realizó una preparación de aceite mineral que mostró numerosos ácaros y heces compatibles con un diagnóstico de sarna con costra (Figura 3). El paciente comenzó con un régimen de crema de permetrina al 5% aplicada a todo el cuerpo, excepto la cara, que se dejó encendida durante la noche y se lavó. Este régimen se repitió diariamente durante 1 semana, luego dos veces a la semana hasta que la erupción se resolvió después de un total de 3 semanas. Debido a la gravedad de su condición, inmunocomprometidos estado, y la preocupación por la sobreinfección, oral ivermectina 200 µg/kg una vez al día fue agregado en los días 1, 2, 8, 9, 15, 22, y el 29,1
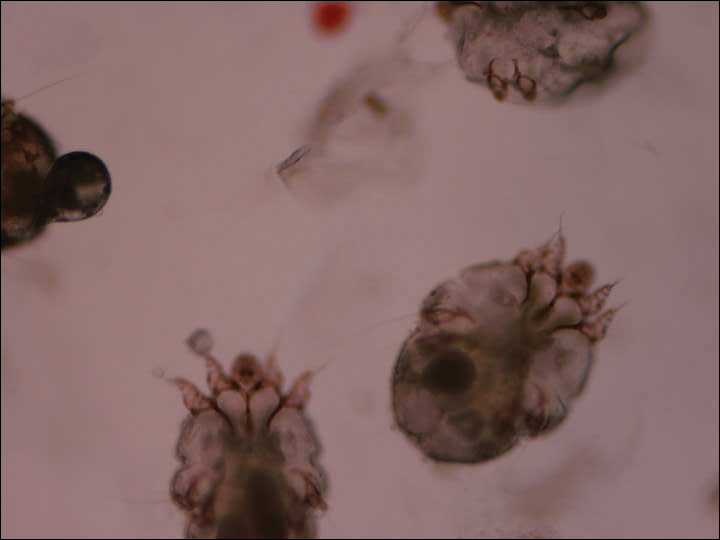
la Figura 3. La preparación de aceite mineral mostró ácaros de la sarna. El diagnóstico se realizó después de que los ácaros se visualizaran bajo el microscopio (aumento original ×400). Fotografía proporcionada por Matthew Petit, DO (Galveston, Texas).
Nuestra paciente del hospital supuesto era más complicada por hipoglucemia sintomática, alteración del estado mental, y superpuesta a la meticilina Staphylococcus aureus resistente a la bacteriemia, así como Pseudomonas aeruginosa bacteriemia, neumonía, y el café molido de la emesis. Fue trasladado a la unidad de cuidados intensivos, pero afortunadamente no requieren intubación. Su estado general, estado mental y erupción mejoró gradualmente. Tres semanas después de la admisión, solo tenía unas pocas lesiones residuales en los pies con aclarado en otra parte (Figuras 1B y 2B). Fue dado de alta con una crema hidratante para la piel y fue remitido para terapia física y ocupacional. En las visitas de seguimiento a la clínica a los 3 y 6 meses, se había recuperado bien con una mejoría general de su condición.
Leave a Reply