Une gale en croûte mal diagnostiquée chez un Patient atteint du SIDA Entraîne une Hyperinfestation
Rapport de cas
Un homme de 34 ans récemment incarcéré avec des antécédents de 11 ans de virus de l’immunodéficience humaine multirésistant/ SIDA (nombre de CD4, 121 cellules/mm3; charge virale, 49 625 particules/mm3 une semaine auparavant à la présentation) a été admis à l’hôpital pour une éruption squameuse intensément prurigineuse, hyperkératotique, impliquant tout le corps. L’éruption cutanée est apparue pour la première fois sur les pieds environ 1 an avant l’admission. À ce moment-là, le patient a reçu du fluconazole oral et une crème de stéroïdes avec une résolution proche de l’éruption cutanée. Il a ensuite été transféré plusieurs fois dans différentes unités avec l’arrêt ultérieur des médicaments. L’éruption s’est évasée et a progressé pour impliquer les genoux. Il a été remis sous la crème au fluconazole et aux stéroïdes et placé en isolement par le personnel médical de la prison 6 mois avant sa présentation. L’éruption a continué à se propager et plusieurs fournisseurs lui ont posé un diagnostic fonctionnel de psoriasis en plaques après plusieurs mois de non-réponse au traitement. D’autres tentatives de traitement dans des établissements extérieurs comprenaient le fluconazole oral, le triméthoprime-sulfaméthoxazole et d’autres antibiotiques. Il a été référé à la dermatologie de notre établissement mais a manqué le rendez-vous et a été admis à l’hôpital avant que le rendez-vous ne puisse être reprogrammé.
Lors de son admission à l’hôpital, il a nié des lésions similaires lors de contacts étroits. Lors de l’examen des systèmes, il avait des fièvres et des frissons subjectifs, une diminution de l’appétit, des nausées sans vomissements, une dysphagie des solides, des douleurs épigastriques et une perte de poids de 70 lb au cours des 6 derniers mois. L’atteinte faciale de l’éruption cutanée a altéré la capacité d’ouvrir la bouche, de parler et de manger. Il n’avait aucune allergie médicamenteuse connue. Ses seuls médicaments au moment de son admission étaient la nortriptyline, le triméthoprime-sulfaméthoxazole et la combinaison orale elvitégravir-cobicistat-emtricitabine-ténofovir pour le traitement du virus de l’immunodéficience humaine.
Lors de l’examen physique, il était cachectique, frissonnant et nauséabond. Il était afébrile, légèrement tachycardique (112 battements par minute) et hypertendu (144/83 mm Hg) avec une fréquence respiratoire de 18 respirations par minute. Sa taille était de 1,83 m (6 pi) et son poids était de 48,5 kg (107 lb) avec un indice de masse corporelle de 14,5. De vastes plaques érythémateuses, hyperkératotiques, en croûte et fissurées couvraient tout le corps, y compris le visage, les mains et les pieds. La langue était couverte de plaques bilatérales de couleur blanche, et il avait des plaques d’alopécie, des excoriations et des écailles sur le cuir chevelu. Les coudes étaient fixés en position fléchie et il avait une amplitude de mouvement réduite des poignets et des doigts en raison de l’hyperkératose sévère (figure 1A). L’hyperkératose était également proéminente sur les genoux et les pieds avec des terriers associés (figure 2A). Il avait le pied à gauche.
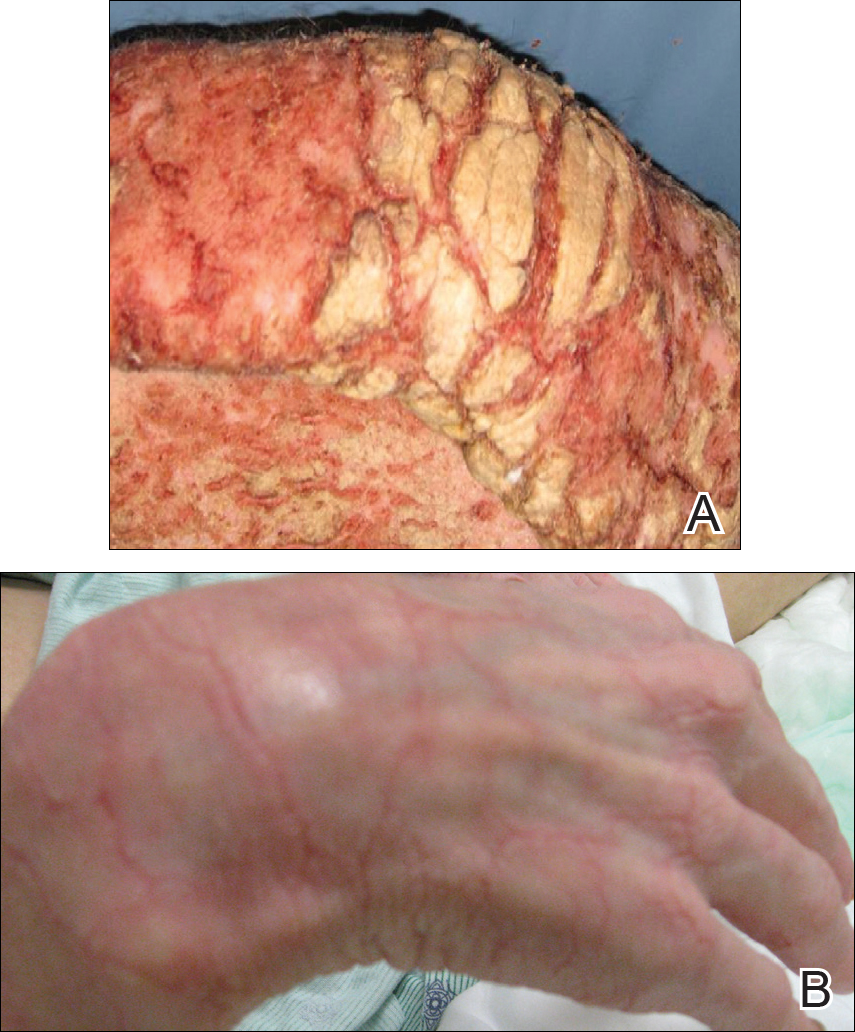
Figure 1. Lésions hyperkératotiques de la main droite avant (A) et après 3 semaines de traitement avec de la crème de perméthrine à 5% et de l’ivermectine orale (B).
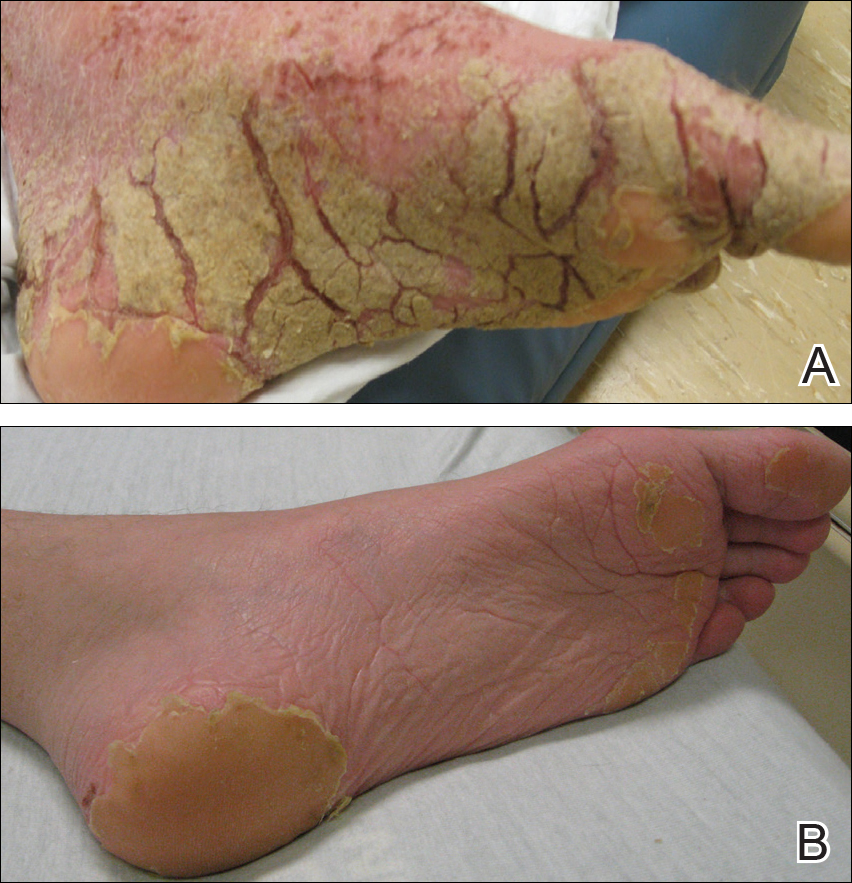
Figure 2. Hyperkératose et terriers visibles sur le pied gauche avant (A) et après 3 semaines de traitement avec de la crème de perméthrine à 5% et de l’ivermectine orale (B).
Le diagnostic différentiel comprenait une éruption médicamenteuse; une infestation fongique ou parasitaire, telle que la gale en croûte; psoriasis; ou lymphome cutané. Les études en laboratoire étaient difficiles à obtenir, car il y avait peu de zones propices à l’accès vasculaire. Les analyses sanguines ont montré une leucocytose (18,9 ×109 cellules / L [plage de référence, 4,8–10,8×109 cellules / L) avec 13,3% d’éosinophiles (plage de référence, 1% -6%). Cette éosinophilie a réduit les diagnostics probables à une éruption médicamenteuse ou à une infection parasitaire.
Le service de dermatologie a été consulté. Une préparation d’huile minérale a été réalisée et a montré de nombreux acariens et excréments compatibles avec un diagnostic de gale en croûte (figure 3). Le patient a commencé un régime de crème de perméthrine à 5% appliquée sur tout le corps, à l’exception du visage, qui a été laissé pendant la nuit et lavé. Ce régime a été répété quotidiennement pendant 1 semaine, puis deux fois par semaine jusqu’à ce que l’éruption soit résolue après un total de 3 semaines. En raison de la gravité de son état, de son état immunodéprimé et du risque de surinfection, de l’ivermectine orale à 200 µg / kg une fois par jour a été ajoutée les jours 1, 2, 8, 9, 15, 22, et 29.1
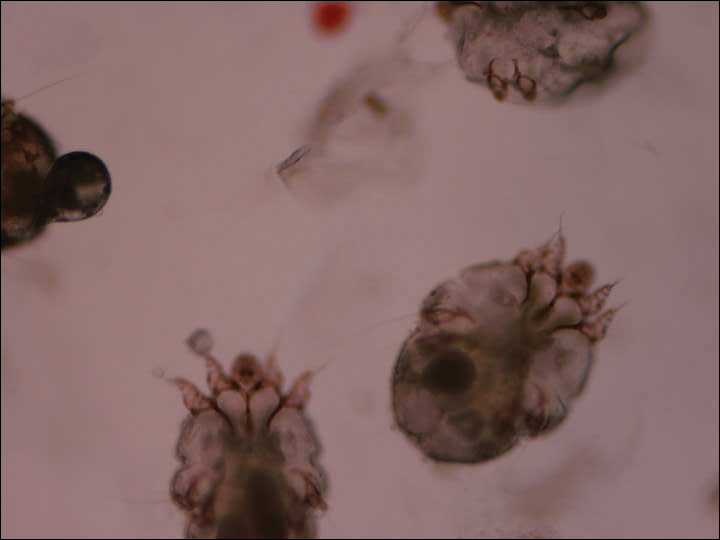
Figure 3. La préparation d’huile minérale a montré des acariens de la gale. Le diagnostic a été posé après que les acariens ont été visualisés au microscope (grossissement original ×400). Photographie fournie par Matthew Petit, DO (Galveston, Texas).
Le parcours hospitalier de notre patient était encore compliqué par une hypoglycémie symptomatique, un état mental altéré et une bactériémie à Staphylococcus aureus résistante à la méthicilline superposée, ainsi qu’une bactériémie à Pseudomonas aeruginosa, une pneumonie et des vomissements au café moulu. Il a été transféré à l’unité de soins intensifs mais n’a heureusement pas eu besoin d’intubation. Son état général, son état mental et son éruption cutanée se sont progressivement améliorés. Trois semaines après son admission, il n’avait que quelques lésions résiduelles aux pieds avec dégagement ailleurs (Figures 1B et 2B). Il a reçu son congé avec un hydratant pour la peau et a été référé pour une thérapie physique et ergothérapeutique. Lors des visites de suivi à la clinique à 3 et 6 mois, il s’était bien rétabli avec une amélioration générale de son état.
Leave a Reply