Opzioni di trattamento della retinopatia diabetica e dell’edema maculare
Di All About Vision
La retinopatia diabetica è un danno alla retina sensibile alla luce nella parte posteriore dell’occhio causato dal diabete di tipo 1 o di tipo 2.
Gli alti livelli cronici di zucchero nel sangue derivanti dalla malattia danneggiano piccoli vasi sanguigni nella retina, causando perdite di liquido o sangue nei tessuti retinici. Danni ai vasi sanguigni della retina provoca anche sanguinamento nella camera posteriore dell’occhio che contiene il gel vitreo normalmente chiaro.
Alla fine, questi cambiamenti causano danni irreparabili alla retina e portano a problemi di vista che non possono essere corretti con occhiali o lenti a contatto.
La retinopatia diabetica è associata alla proliferazione di una proteina chiamata fattore di crescita endoteliale vascolare (VEGF) nella retina.
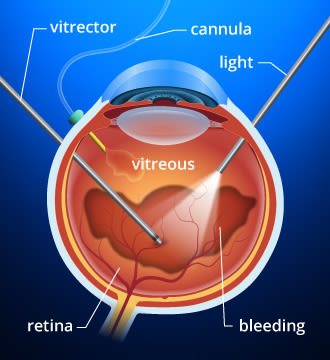
Se hai un’emorragia vitrea diabetica, potresti richiedere una vitrectomia per rimuovere la sostanza trasparente simile al gel all’interno dell’occhio.
Il VEGF stimola la produzione di nuovi vasi sanguigni nella retina per portare più ossigeno al tessuto perché la circolazione sanguigna retinica è inadeguata a causa del diabete.
Sfortunatamente, questi piccoli nuovi vasi sanguigni che si formano nella retina in risposta al VEGF sono fragili e aumentano di numero, portando a ulteriori perdite di liquidi, sanguinamento e cicatrici nella retina e perdita progressiva della vista.
La perdita di vasi sanguigni da retinopatia diabetica può causare l’accumulo di liquidi nella macula, che è la parte più sensibile della retina responsabile della visione centrale e della visione dei colori.
Questa condizione — chiamata edema maculare diabetico (DME) — è la causa primaria di perdita della vista associata alla retinopatia diabetica.
Laser per il trattamento della retinopatia diabetica
Il trattamento laser della malattia oculare diabetica si rivolge generalmente al tessuto oculare danneggiato. Alcuni laser trattano i vasi sanguigni che perdono direttamente mediante “saldatura a punti” e sigillano l’area di perdita (fotocoagulazione). Altri laser eliminano i vasi sanguigni anormali che si formano dalla neovascolarizzazione.
I laser possono anche essere usati per distruggere il tessuto non essenziale nella periferia della retina, che può contribuire a ridurre la produzione di VEGF e migliorare il flusso sanguigno alla retina centrale.
Dopo il trattamento laser della retina periferica, un certo flusso sanguigno bypassa questa regione e fornisce invece nutrimento extra alla porzione centrale della retina. La conseguente spinta di nutrienti e ossigeno aiuta a mantenere la salute delle cellule nella macula che sono essenziali per una visione dettagliata e la percezione del colore. Tuttavia, alcuni visione periferica potrebbe essere perso a causa di questo trattamento.
I due tipi di trattamenti laser comunemente usati per trattare la malattia diabetica significativa dell’occhio sono:
Fotocoagulazione laser focale o a griglia
Questo tipo di energia laser è mirato direttamente all’area interessata o applicato in un modello simile a una griglia per distruggere il tessuto oculare danneggiato e eliminare le cicatrici che contribuiscono Questo metodo di trattamento laser mira generalmente a specifici vasi sanguigni individuali.
Fotocoagulazione laser panretinale (PRP)
Con questo metodo, circa 1.200-2.400 piccoli punti di energia laser vengono applicati alla periferia della retina, lasciando intatta l’area centrale.
Il trattamento del DME clinicamente significativo comporta anche l’uso dell’angiografia a fluoresceina per fornire immagini dell’interno dell’occhio. Queste immagini guidano accuratamente l’applicazione dell’energia laser, che aiuta a “asciugare” il gonfiore localizzato nella macula. Un angiogramma della fluoresceina anche può identificare la posizione di perdita del vaso sanguigno causata da retinopatia diabetica proliferativa.
Mentre il trattamento laser per la retinopatia diabetica di solito non migliora la visione, la terapia è progettata per prevenire un’ulteriore perdita della vista. Anche le persone con visione 20/20 che soddisfano le linee guida di trattamento dovrebbero essere considerate per la terapia laser per prevenire l’eventuale perdita della vista correlata al diabete.
Cosa aspettarsi prima, durante e dopo il trattamento laser
Il trattamento laser avviene in genere in una clinica o in uno studio oculistico e non è richiesto alcun pernottamento in ospedale.
Assicurati di avere qualcuno che ti guida da e per l’ufficio o la clinica il giorno in cui hai la procedura. Inoltre, dovrai indossare occhiali da sole in seguito perché i tuoi occhi saranno temporaneamente dilatati e sensibili alla luce.
Prima della procedura, riceverai un anestetico topico o possibilmente un’iniezione adiacente all’occhio per intorpidirlo e impedirgli di muoversi durante il trattamento laser.
il Tuo occhio medico fare questi tipi di modifiche al fascio laser prima di esso è rivolto in un occhio:
-
La quantità di energia utilizzata
-
La dimensione di “spot” o di estremità della trave che è diretto in un occhio,
-
Il modello applicato dal fascio laser sulla zona designata
Un trattamento laser in genere dura almeno un paio di minuti, ma potrebbe essere necessario più tempo a seconda della misura della vostra condizione dell’occhio.
Durante il trattamento laser, potresti provare qualche disagio, ma non dovresti sentire dolore. Subito dopo un trattamento, dovresti essere in grado di riprendere le normali attività. Si potrebbe avere qualche disagio e visione sfocata per un giorno o due dopo ogni trattamento laser.
Il numero di trattamenti necessari dipenderà dalle condizioni dell’occhio e dall’entità del danno. Le persone con edema maculare diabetico clinicamente significativo possono richiedere da tre a quattro diverse sessioni laser a intervalli di due o quattro mesi per interrompere il gonfiore maculare.
Se si dispone di retinopatia diabetica proliferativa (PDR) — il che significa che la perdita di liquido è iniziata nella retina — il trattamento laser dovrebbe richiedere da 30 a 45 minuti per sessione, e si può richiedere fino a tre o quattro sessioni.
La possibilità di preservare la visione residua quando si ha PDR migliora se si riceve la fotocoagulazione laser panretinale il più presto possibile dopo la diagnosi.
Trattamento non laser dell’edema maculare diabetico
L’iniezione di corticosteroidi o altri farmaci nell’occhio-direttamente o sotto forma di impianto iniettabile — a volte è raccomandata rispetto alle procedure laser per il trattamento dell’edema maculare diabetico.
O in alcuni casi, può essere raccomandata una combinazione di iniezioni di farmaci e trattamento laser.
Mentre la retinopatia diabetica peggiora, oltre al VEGF, altre piccole proteine “segnale” (citochine) vengono rilasciate dalle cellule, causando un’ulteriore infiammazione nella retina che può causare o peggiorare il DME.
I corticosteroidi hanno dimostrato di avere un effetto benefico diminuendo la quantità di VEGF e di altre citochine infiammatorie prodotte dalle cellule (un processo chiamato “downregulation”), che può portare ad una riduzione dell’edema maculare correlato al diabete.
Sebbene i seguenti farmaci riducano i livelli di diverse proteine associate all’infiammazione, sono generalmente classificati come farmaci “anti-VEGF”.
I farmaci anti-VEGF o gli impianti che rilasciano farmaci approvati dalla FDA per l’iniezione nell’occhio per il trattamento del DME negli Stati Uniti includono:
-
Iluvien (Alimera Scienza)
-
Ozurdex (Allergan)
-
Lucentis (Genentech)
-
Eylea (Regeneron Pharmaceuticals)
Iluvien è un piccolo impianto che offre un costante, lento rilascio di un corticosteroide (fluocinolone acetonide) per trattare l’edema maculare diabetico. È prescritto per i pazienti che in precedenza sono stati trattati con corticosteroidi e non hanno avuto un aumento clinicamente significativo della pressione intraoculare (un potenziale effetto collaterale dell’uso di corticosteroidi).
Secondo Alimera Sciences, un vantaggio significativo di Iluvien rispetto ad altri trattamenti per DME è la longevità del suo effetto: Iluvien è progettato per fornire un rilascio prolungato di farmaci corticosteroidi per 36 mesi, rispetto ad altri trattamenti che possono durare solo un mese o due.
Ozurdex è un impianto che rilascia una dose sostenuta di desametasone (un corticosteroide) alla retina per trattare l’edema maculare diabetico. Inoltre è usato per il trattamento dell’uveite posteriore e per l’edema maculare che segue l’occlusione retinica della vena del ramo (BRVO) o l’occlusione retinica centrale della vena (CRVO) — due tipi di colpi dell’occhio.
Lucentis (ranibizumab) è un farmaco anti-VEGF commercializzato da Genentech. Studi clinici hanno dimostrato che fino al 42,5% dei pazienti a cui sono state somministrate iniezioni oculari mensili di Lucentis ha ottenuto almeno 15 lettere nella migliore acuità visiva corretta (BCVA) su un grafico oculare standard due anni dopo l’inizio del trattamento, rispetto al 15,2% dei pazienti in un gruppo di controllo.
Un altro studio ha rilevato che le iniezioni di Lucentis e le iniezioni di Lucentis combinate con la fotocoagulazione laser erano entrambe significativamente più efficaci del trattamento laser da solo per il trattamento del DME.
Eylea (aflibercept) è un farmaco anti-VEGF commercializzato da Regeneron Pharmaceuticals per il trattamento del DME. Inoltre è approvato per il trattamento della degenerazione maculare senile avanzata (AMD) e dell’edema maculare che segue l’occlusione retinica della vena.
Gli studi che hanno valutato i risultati delle iniezioni mensili di Eylea rispetto ai trattamenti di fotocoagulazione laser per DME hanno dimostrato che i trattamenti Eylea hanno prodotto risultati significativamente migliori rispetto ai trattamenti laser. I pazienti sottoposti a trattamenti Eylea hanno acquisito, in media, la capacità di leggere circa due linee aggiuntive su un grafico oculare, rispetto a quasi nessun cambiamento nell’acuità visiva nel gruppo di controllo.
Retisert (Bausch + Lomb) è un altro impianto intraoculare che fornisce a lungo termine, rilascio prolungato di un corticosteroide (fluocinolone acetonide) per il trattamento del DME. Retisert è progettato per fornire la terapia con corticosteroidi all’interno dell’occhio per un massimo di 2,5 anni, secondo Bausch + Lomb. Il dispositivo viene impiantato nell’occhio attraverso un’incisione chirurgica nella sclera.
I rischi associati al trattamento steroideo intraoculare per DME includono cataratta indotta da steroidi e glaucoma. La perdita della vista da cataratta di solito può essere ripristinata con la chirurgia della cataratta. Per ridurre il rischio di glaucoma, il medico oculista potrebbe raccomandare l’uso preventivo di gocce oculari glaucoma o anche la chirurgia del glaucoma.
Vitrectomia e altri trattamenti chirurgici per la malattia dell’occhio diabetico
In alcune persone che hanno retinopatia diabetica proliferativa, sanguinamento nel vitreo (emorragia vitreo) rende il trattamento di fotocoagulazione laser impossibile perché il sangue oscura la vista del chirurgo della retina.
Se l’emorragia vitrea non riesce a cancellare entro poche settimane o mesi, una procedura chirurgica chiamata vitrectomia può essere eseguita per rimuovere il vitreo sanguinante e sostituirlo con un materiale gel-like chiaro. Dopo la vitrectomia, è possibile applicare la fotocoagulazione laser. La procedura laser viene eseguita al momento della vitrectomia o poco dopo.
Il sanguinamento retinico e l’emorragia vitrea possono anche causare la formazione di bande di tessuto cicatriziale. Queste bande di tessuto cicatriziale possono causare trazione sulla retina che può portare ad un distacco della retina. Se le è stata diagnosticata una retinopatia diabetica e manifesta lampi di luce e un’improvvisa perdita della vista periferica (entrambi sono sintomi di una retina staccata), consulti immediatamente il medico oculista.
Pagina aggiornata a settembre 2020
Leave a Reply