diabetische retinopathie en macula-oedeem behandelingsopties
door All About Vision
diabetische retinopathie is schade aan het lichtgevoelige netvlies in de rug van het oog veroorzaakt door type 1-of type 2-diabetes.
chronische hoge bloedsuikerspiegels als gevolg van de ziekte beschadigen kleine bloedvaten in het netvlies, waardoor ze vloeistof of bloed lekken in de weefsels van het netvlies. Schade aan retinale bloedvaten veroorzaakt ook bloeden in de achterste kamer van het oog dat de normaal heldere glasvocht gel bevat.
uiteindelijk veroorzaken deze veranderingen onherstelbare schade aan het netvlies en leiden ze tot problemen met het gezichtsvermogen die niet met brillen of contactlenzen kunnen worden verholpen.
diabetische retinopathie wordt geassocieerd met de proliferatie van een eiwit genaamd vasculaire endotheliale groeifactor (VEGF) in het netvlies.
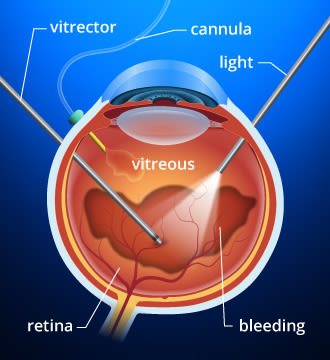
Als u een diabetische glasvochtbloeding heeft, kan een vitrectomie nodig zijn om de heldere, gelachtige stof in de binnenkant van uw oog te verwijderen.
VEGF stimuleert de aanmaak van nieuwe bloedvaten in het netvlies om meer zuurstof naar het weefsel te brengen omdat de bloedcirculatie van het netvlies onvoldoende is als gevolg van diabetes.
helaas zijn deze kleine nieuwe bloedvaten die zich in het netvlies vormen als reactie op VEGF fragiel en nemen het aantal toe, wat leidt tot extra vochtlekkage, bloedingen en littekenvorming in het netvlies en progressief verlies van het gezichtsvermogen.
bloedvatlekkage door diabetische retinopathie kan vochtophoping veroorzaken in de macula, het gevoeligste deel van het netvlies dat verantwoordelijk is voor het centrale gezichtsvermogen en het kleurenzicht.
deze aandoening — diabetische maculaoedeem (DME) genoemd-is de primaire oorzaak van visusverlies geassocieerd met diabetische retinopathie.
Lasers for diabetische retinopathy treatment
Laser treatment of diabetische eye disease is in het algemeen gericht op het beschadigde oogweefsel. Sommige lasers behandelen lekkende bloedvaten rechtstreeks door” puntlassen ” en het gebied van lekkage af te dichten (fotocoagulatie). Andere lasers elimineren abnormale bloedvaten die ontstaan door neovascularisatie.
Lasers kunnen ook worden gebruikt om niet-essentieel weefsel in de periferie van het netvlies te vernietigen, wat de productie van VEGF kan helpen verminderen en de bloedtoevoer naar het centrale netvlies kan verbeteren.
na laserbehandeling van het perifere netvlies omzeilt een deel van de bloedstroom dit gebied en geeft in plaats daarvan extra voeding aan het centrale gedeelte van het netvlies. De resulterende boost van voedingsstoffen en zuurstof helpt de gezondheid van de cellen in de macula te behouden die essentieel zijn voor gedetailleerde visie en kleurperceptie. Echter, sommige perifere visie kan verloren gaan als gevolg van deze behandeling.
de twee soorten laserbehandelingen die gewoonlijk worden gebruikt voor de behandeling van significante diabetische oogziekte zijn:
Focal-of rasterlaserfotocoagulatie
Dit type laserenergie is direct gericht op het getroffen gebied of wordt toegepast in een ingesloten rasterachtig patroon om beschadigd oogweefsel te vernietigen en littekens weg te wissen die bijdragen aan blinde vlekken en verlies van gezichtsvermogen. Deze methode van laserbehandeling richt zich over het algemeen op specifieke, individuele bloedvaten.
Panretinal laser photocoagulation (PRP)
met deze methode worden ongeveer 1.200 tot 2.400 kleine spots laserenergie op de periferie van het netvlies aangebracht, waardoor het centrale gebied onaangetast blijft.
behandeling van klinisch significante DME houdt ook in dat fluoresceïne angiografie wordt gebruikt om beelden van de binnenkant van het oog te verkrijgen. Deze beelden nauwkeurig begeleiden toepassing van laser energie, die helpt “opdrogen” de gelokaliseerde zwelling in de macula. Een fluoresceïne angiogram kan ook de locatie van bloedvatlekkage identificeren die door proliferatieve diabetische retinopathie wordt veroorzaakt.
hoewel laserbehandeling voor diabetische retinopathie gewoonlijk het gezichtsvermogen niet verbetert, is de therapie ontworpen om verder verlies van het gezichtsvermogen te voorkomen. Zelfs mensen met 20/20 visie die voldoen aan de behandelingsrichtlijnen moeten worden overwogen voor lasertherapie om te voorkomen dat eventuele visie verlies gerelateerd aan diabetes.
wat te verwachten voor, tijdens en na laserbehandeling
laserbehandeling vindt doorgaans plaats in een kliniek of oogarts en er is geen overnachting in een ziekenhuis vereist.
zorg ervoor dat iemand u van en naar het kantoor of de kliniek brengt op de dag dat u de ingreep ondergaat. Ook moet je daarna een zonnebril dragen omdat je ogen tijdelijk verwijd en lichtgevoelig zijn.
vóór de procedure krijgt u een plaatselijke verdoving of mogelijk een injectie naast het oog om het te verdoven en te voorkomen dat het tijdens de laserbehandeling beweegt.
Uw oogarts zal deze types van aanpassingen aan de laserstraal voor het gericht in het oog:
-
De hoeveelheid energie die wordt gebruikt
-
De grootte van de “spot” of het einde van de balk, die is gericht in het oog
-
Het patroon toegepast door de laserstraal op het gerichte gebied
Een laser behandeling duurt meestal ten minste enkele minuten, maar meer tijd nodig, afhankelijk van de omvang van uw ogen staat.
tijdens de laserbehandeling kunt u enig ongemak ervaren, maar u mag geen pijn voelen. Direct na een behandeling, moet u in staat zijn om de normale activiteiten te hervatten. U zou wat ongemak en wazig zien voor een dag of twee na elke laserbehandeling.
het aantal behandelingen dat u nodig heeft hangt af van uw oogconditie en de mate van schade. Mensen met klinisch significant diabetisch maculair oedeem kunnen drie tot vier verschillende lasersessies nodig hebben met intervallen van twee tot vier maanden om de maculaire zwelling te stoppen.
Als u proliferatieve diabetische retinopathie (PDR) heeft — wat betekent dat vochtlekkage in het netvlies is begonnen — moet de laserbehandeling 30 tot 45 minuten per sessie duren en kunt u maximaal drie of vier sessies nodig hebben.
uw kans om uw resterende gezichtsvermogen te behouden wanneer u een PDR heeft, verbetert als u zo snel mogelijk na de diagnose panretinale laserfotocoagulatie krijgt.
niet-laserbehandeling van diabetisch maculair oedeem
injectie van corticosteroïden of andere geneesmiddelen in het oog — rechtstreeks of in de vorm van een injecteerbaar implantaat — wordt soms aanbevolen in het kader van laserprocedures voor de behandeling van diabetisch maculair oedeem.
of in sommige gevallen kan een combinatie van geneesmiddelinjecties en laserbehandeling worden aanbevolen.
naarmate diabetische retinopathie verergert, worden naast VEGF andere kleine “signaalproteïnen” (cytokines) door cellen afgegeven, wat een bijkomende ontsteking in het netvlies veroorzaakt die DME kan veroorzaken of verergeren.
corticosteroïden bleken een gunstig effect te hebben door het verlagen van de hoeveelheid VEGF en andere ontstekingscytokines die door cellen worden geproduceerd (een proces dat “downregulatie” wordt genoemd), wat kan leiden tot een vermindering van diabetesgerelateerd maculair oedeem.
hoewel de volgende geneesmiddelen de spiegels van verschillende eiwitten die geassocieerd zijn met ontstekingen verminderen, worden ze over het algemeen geclassificeerd als “anti-VEGF” geneesmiddelen.
Anti-VEGF geneesmiddelen of implantaten die door de FDA zijn goedgekeurd voor injectie in het oog voor de behandeling van DME in de Verenigde Staten omvatten:
-
Iluvien (Alimera Science)
-
Ozurdex (Allergaan)
-
Lucentis (Genentech)
-
Eylea (Regeneron Pharmaceuticals)
Iluvien is een klein implantaat dat een aanhoudende, langzame afgifte van een corticosteroïd (fluocinoloneacetonide) om diabetisch maculair oedeem te behandelen. Het wordt voorgeschreven aan patiënten die eerder zijn behandeld met corticosteroïden en die geen klinisch significante stijging van de intraoculaire druk hadden (een mogelijke bijwerking van corticosteroïdgebruik).
volgens Alimera Sciences is een significant voordeel van Iluvien ten opzichte van andere behandelingen voor DME de levensduur van het effect: Iluvien is ontworpen om een aanhoudende afgifte van corticosteroïdmedicatie gedurende 36 maanden te bieden, in vergelijking met andere behandelingen die slechts een maand of twee kunnen duren.
Ozurdex is een implantaat dat een aanhoudende dosis dexamethason (een corticosteroïd) afgeeft op het netvlies voor de behandeling van diabetisch maculair oedeem. Het wordt ook gebruikt voor de behandeling van posterieure uveïtis en voor maculair oedeem na branch retinale ader occlusie (BRVO) of centrale retinale ader occlusie (CRVO) — twee soorten oogbewegingen.
Lucentis (ranibizumab) is een anti-VEGF medicijn dat door Genentech op de markt wordt gebracht. Klinische studies hebben aangetoond dat tot 42,5 procent van de patiënten die maandelijkse ooginjecties van Lucentis kregen, twee jaar na aanvang van de behandeling minstens 15 letters in best corrected visual acuity (BCVA) kregen op een standaard oogkaart, vergeleken met 15,2 procent van de patiënten in een controlegroep.
een andere studie toonde aan dat Lucentis-injecties en Lucentis-injecties in combinatie met laserfotocoagulatie beide significant effectiever waren dan laserbehandeling alleen voor de behandeling van DME.
Eylea (aflibercept) is een anti-VEGF geneesmiddel dat door Regeneron Pharmaceuticals op de markt wordt gebracht voor de behandeling van DME. Het is ook goedgekeurd voor de behandeling van gevorderde leeftijd-gerelateerde macula degeneratie (AMD) en macula oedeem na netvliesader occlusie.
Studies die de resultaten van maandelijkse injecties met Eylea evalueerden in vergelijking met laserfotocoagulatiebehandelingen voor DME toonden aan dat eyleabehandelingen significant betere resultaten opleverden dan de laserbehandelingen. Patiënten die Eylea-behandelingen ondergingen, kregen gemiddeld de mogelijkheid om ongeveer twee extra regels op een oogkaart te lezen, vergeleken met bijna geen verandering in gezichtsscherpte in de controlegroep.
Retisert (Bausch + Lomb) is een ander intraoculair implantaat dat langdurige, langdurige afgifte van een corticosteroïd (fluocinolonacetonide) voor de behandeling van DME oplevert. Retisert is volgens Bausch + Lomb ontworpen om corticosteroïdentherapie tot 2,5 jaar in het oog te geven. Het apparaat wordt in het oog geïmplanteerd via een chirurgische incisie in de sclera.
risico ‘ s geassocieerd met intraoculaire behandeling met steroïden voor DME zijn onder andere door steroïden geïnduceerde staar en glaucoom. Vision verlies van staar kan meestal worden hersteld met cataract chirurgie. Om het risico op glaucoom te verminderen, kan uw oogarts adviseren preventief gebruik van glaucoom oogdruppels of zelfs glaucoom chirurgie.
vitrectomie en andere chirurgische behandelingen voor diabetische oogziekte
bij sommige mensen met proliferatieve diabetische retinopathie maakt een bloeding in het glasvocht (glasvochtbloeding) een behandeling met laserfotocoagulatie onmogelijk omdat het bloed het zicht van de chirurg op het netvlies verduistert.
als de glasvochtbloeding niet verdwijnt binnen een paar weken of maanden, kan een chirurgische ingreep, een vitrectomie genaamd, worden uitgevoerd om het bloederige glasvocht te verwijderen en te vervangen door een helder gelachtig materiaal. Na de vitrectomie kan laserfotocoagulatie worden toegepast. De laserprocedure wordt uitgevoerd op het moment van de vitrectomie of kort daarna.
retinale bloedingen en glasvochtbloedingen kunnen ook littekenweefsel veroorzaken. Deze banden van littekenweefsel kan leiden tot tractie op het netvlies dat kan leiden tot een netvliesloslating. Als bij u diabetische retinopathie is vastgesteld en lichtflitsen en een plotseling verlies van perifeer gezichtsvermogen optreedt (beide zijn symptomen van een losgelaten netvlies), raadpleeg dan onmiddellijk uw oogarts.
pagina bijgewerkt September 2020
Leave a Reply