diabetisk retinopati och makulaödem behandlingsalternativ
av allt om syn
diabetisk retinopati är skada på den ljuskänsliga näthinnan på baksidan av ögat orsakad av typ 1 eller typ 2 diabetes.
kroniska höga blodsockernivåer från sjukdomen skadar små blodkärl i näthinnan, vilket får dem att läcka vätska eller blod i näthinnans vävnader. Skador på retinala blodkärl orsakar också blödning i den bakre kammaren i ögat som innehåller den normalt klara glaskroppen.
så småningom orsakar dessa förändringar irreparabel skada på näthinnan och leder till synproblem som inte kan korrigeras med glasögon eller kontaktlinser.
diabetisk retinopati är associerad med proliferationen av ett protein som kallas vaskulär endoteltillväxtfaktor (VEGF) i näthinnan.
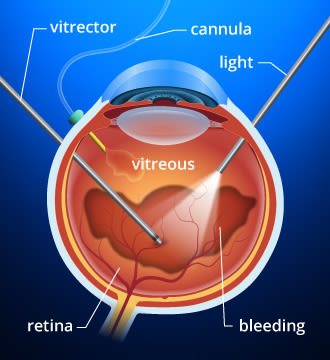
Om du har en diabetisk glasblödning kan du behöva en vitrektomi för att ta bort det klara, gelliknande ämnet i ögats inre.
VEGF stimulerar produktionen av nya blodkärl i näthinnan för att få mer syre till vävnaden eftersom retinal blodcirkulation är otillräcklig på grund av diabetes.tyvärr är dessa små nya blodkärl som bildas i näthinnan som svar på VEGF bräckliga och ökar i antal, vilket leder till ytterligare vätskeläckage, blödning och ärrbildning i näthinnan och progressiv synförlust.
Blodkärlsläckage från diabetisk retinopati kan orsaka att vätska ackumuleras i makula, som är den känsligaste delen av näthinnan som är ansvarig för central vision och färgseende.
detta tillstånd – kallat diabetiskt makulärt ödem (DME) — är den främsta orsaken till synförlust i samband med diabetisk retinopati.
lasrar för diabetisk retinopati behandling
laserbehandling av diabetisk ögonsjukdom riktar sig generellt mot den skadade ögonvävnaden. Vissa lasrar behandlar läckande blodkärl direkt genom” punktsvetsning ” och förseglar läckageområdet (fotokoagulering). Andra lasrar eliminerar onormala blodkärl som bildas från neovaskularisering.lasrar kan också användas för att förstöra icke-essentiell vävnad i näthinnans periferi, vilket kan bidra till att minska produktionen av VEGF och förbättra blodflödet till den centrala näthinnan.
efter laserbehandling av den perifera näthinnan kringgår något blodflöde denna region och ger istället extra näring till den centrala delen av näthinnan. Den resulterande ökningen av näringsämnen och syre hjälper till att upprätthålla hälsan hos celler i makula som är nödvändiga för detaljerad syn och färguppfattning. Vissa perifera syn kan dock gå förlorade på grund av denna behandling.
de två typerna av laserbehandlingar som vanligtvis används för att behandla signifikant diabetisk ögonsjukdom är:
Focal eller grid laser photocoagulation
denna typ av laserenergi riktar sig direkt mot det drabbade området eller appliceras i ett inneslutet, gallerliknande mönster för att förstöra skadad ögonvävnad och rensa bort ärr som bidrar till blinda fläckar och synförlust. Denna metod för laserbehandling riktar sig generellt till specifika, individuella blodkärl.
Panretinal laserfotokoagulering (PRP)
med denna metod appliceras cirka 1200 till 2400 små fläckar av laserenergi på näthinnans periferi och lämnar det centrala området orört.
behandling av kliniskt signifikant DME innebär också att man använder fluoresceinangiografi för att ge bilder av ögats inre. Dessa bilder styr noggrant tillämpningen av laserenergi, vilket hjälper till att ”torka upp” den lokaliserade svullnaden i makula. Ett fluoresceinangiogram kan också identifiera platsen för blodkärlsläckage orsakad av proliferativ diabetisk retinopati.medan laserbehandling för diabetisk retinopati vanligtvis inte förbättrar synen, är terapin utformad för att förhindra ytterligare synförlust. Även personer med 20/20 vision som uppfyller behandlingsriktlinjerna bör övervägas för laserterapi för att förhindra eventuell synförlust relaterad till diabetes.
vad du kan förvänta dig före, under och efter laserbehandling
laserbehandling sker vanligtvis på en klinik eller ögonläkare kontor och ingen övernattning på ett sjukhus krävs.
se till att du har någon köra dig till och från kontoret eller kliniken den dag du har proceduren. Du måste också bära solglasögon efteråt eftersom dina ögon kommer att vara tillfälligt dilaterade och ljuskänsliga.
innan proceduren får du en lokalbedövning eller eventuellt en injektion intill ögat för att bedöva det och förhindra att det rör sig under laserbehandlingen.
din ögonläkare kommer att göra dessa typer av justeringar av laserstrålen innan den riktas in i ögat:
-
mängden energi som används
-
storleken på ”spot” eller slutet av strålen som riktas in i ögat
-
mönstret som appliceras av laserstrålen på det riktade området
en laserbehandling varar vanligtvis minst flera gånger minuter, men mer tid kan krävas beroende på omfattningen av ditt ögonförhållande.
under laserbehandling kan du uppleva lite obehag, men du ska inte känna någon smärta. Omedelbart efter en behandling bör du kunna återuppta normala aktiviteter. Du kan ha lite obehag och suddig syn för en dag eller två efter varje laserbehandling.
antalet behandlingar du behöver beror på ditt ögonförhållande och skadans omfattning. Personer med kliniskt signifikant diabetiskt makulaödem kan kräva tre till fyra olika lasersessioner med två till fyra månaders intervall för att stoppa makulasvullnaden.
om du har proliferativ diabetisk retinopati (PDR) — vilket innebär att läckage av vätska har börjat i näthinnan — bör laserbehandlingen ta från 30 till 45 minuter per session, och du kan behöva upp till tre eller fyra sessioner.
din chans att bevara din återstående syn när du har PDR förbättras om du får panretinal laserfotokoagulering så snart som möjligt efter diagnos.
icke-laserbehandling av diabetiskt makulärt ödem
injektion av kortikosteroider eller andra läkemedel i ögat — antingen direkt eller i form av ett injicerbart implantat — rekommenderas ibland över laserprocedurer för behandling av diabetiskt makulärt ödem.
eller i vissa fall kan en kombination av läkemedelsinjektioner och laserbehandling rekommenderas.
som diabetisk retinopati förvärras, förutom VEGF, frigörs andra små ”signal” – proteiner (cytokiner) av celler, vilket orsakar ytterligare inflammation i näthinnan som kan orsaka eller förvärra DME. kortikosteroider har visat sig ha en gynnsam effekt genom att minska mängden VEGF och andra inflammatoriska cytokiner som produceras av celler (en process som kallas ”nedreglering”), vilket kan leda till en minskning av diabetesrelaterat makulärt ödem.
även om följande läkemedel minskar nivåerna av flera proteiner associerade med inflammation, klassificeras de vanligtvis som ”anti-VEGF” – läkemedel.
anti-VEGF-läkemedel eller läkemedelsfrisättande implantat som är FDA-godkända för injektion i ögat för behandling av DME i USA inkluderar:
-
Iluvien (Alimera Science)
-
Ozurdex (Allergan)
-
Lucentis (Genentech)
-
Eylea (Regeneron Pharmaceuticals)
Iluvien är ett litet implantat som ger en långvarig, långsam frisättning av en kortikosteroid (fluocinolonacetonid) för att behandla diabetiskt makulärt ödem. Det ordineras för patienter som tidigare har behandlats med kortikosteroider och inte hade en kliniskt signifikant ökning av intraokulärt tryck (en potentiell biverkning av kortikosteroidanvändning).
enligt Alimera Sciences är en betydande fördel med Iluvien jämfört med andra behandlingar för DME livslängden för dess effekt: Iluvien är utformad för att ge en fördröjd frisättning av kortikosteroidmedicinering i 36 månader jämfört med andra behandlingar som bara kan pågå en månad eller två.
Ozurdex är ett implantat som frisätter en ihållande dos dexametason (en kortikosteroid) till näthinnan för att behandla diabetiskt makulärt ödem. Det används också för behandling av bakre uveit och för makulärt ödem efter gren retinal ven ocklusion (BRVO) eller central retinal ven ocklusion (CRVO) — två typer av ögonslag.
Lucentis (ranibizumab) är ett läkemedel mot VEGF som marknadsförs av Genentech. Kliniska prövningar har visat att upp till 42,5 procent av patienterna som fick månatliga ögoninjektioner av Lucentis fick minst 15 bokstäver i bästa korrigerade synskärpa (BCVA) på ett standardögondiagram två år efter påbörjad behandling, jämfört med 15,2 procent av patienterna i en kontrollgrupp.
en annan studie visade att Lucentis-injektioner och Lucentis-injektioner i kombination med laserfotokoagulering båda var signifikant effektivare än laserbehandling ensam för behandling av DME.
Eylea (Aflibercept) är ett läkemedel mot VEGF som marknadsförs av Regeneron Pharmaceuticals för behandling av DME. Det är också godkänt för behandling av avancerad åldersrelaterad makuladegeneration (AMD) och makulaödem efter ocklusion av retinalven.
studier som utvärderade resultaten av månatliga injektioner av Eylea jämfört med laserfotokoagulationsbehandlingar för DME visade att Eylea-behandlingar gav betydligt bättre resultat än laserbehandlingarna. Patienter som genomgick Eylea-behandlingar fick i genomsnitt förmågan att läsa cirka två ytterligare linjer på ett ögondiagram, jämfört med nästan ingen förändring av synskärpa i kontrollgruppen.
Retisert (Bausch + Lomb) är ett annat intraokulärt implantat som ger långvarig, fördröjd frisättning av en kortikosteroid (fluocinolonacetonid) för behandling av DME. Retisert är utformad för att leverera kortikosteroidbehandling i ögat i upp till 2,5 år, enligt Bausch + Lomb. Enheten implanteras i ögat genom ett kirurgiskt snitt i sclera.
risker förknippade med intraokulär steroidbehandling för DME inkluderar steroidinducerad grå starr och glaukom. Synförlust från grå starr kan vanligtvis återställas med kataraktoperation. För att minska risken för glaukom kan din ögonläkare rekommendera förebyggande användning av glaukom ögondroppar eller till och med glaukomoperation.
vitrektomi och andra kirurgiska behandlingar för diabetisk ögonsjukdom
hos vissa personer som har proliferativ diabetisk retinopati gör blödning i glaskroppen (glaskroppsblödning) laserfotokoagulationsbehandling omöjlig eftersom blodet döljer kirurgens syn på näthinnan.
om glasblödningen inte rensas inom några veckor eller månader, kan ett kirurgiskt ingrepp som kallas vitrektomi utföras för att avlägsna den blodiga glaskroppen och ersätta den med ett klart gelliknande material. Efter vitrektomi kan laserfotokoagulering appliceras. Laserproceduren utförs antingen vid tidpunkten för vitrektomi eller kort därefter.
Retinalblödning och glasblödning kan också orsaka band av ärrvävnad att bildas. Dessa band av ärrvävnad kan orsaka dragkraft på näthinnan som kan leda till en näthinneavlossning. Om du har diagnostiserats med diabetisk retinopati och upplever ljusblixtar och en plötslig förlust av perifer syn (båda är symtom på en fristående näthinna), kontakta din ögonläkare omedelbart.
sidan uppdaterad September 2020
Leave a Reply