Pocket Dentistry
Kapittel 12
Eksempler På Spesifikke Medisinske Nødssituasjoner
M. Greenwood
Innledning
de generelle prinsippene for håndtering av medisinske nødssituasjoner ble diskutert I Kapittel 11. Dette kapittelet fokuserer på spesifikke medisinske nødsituasjoner. Utøveren som arbeider med spesifikke nødsituasjoner må ikke miste behovet for å handle i samsvar med grunnleggende prinsipper og være forberedt på å revidere dem dersom pasientens respons på behandlingen ikke er tilfredsstillende.
Spesifikke nødsituasjoner som kan oppstå i tannpleie er oppført i Boks 12.1. Deres tegn, symptomer og behandling vil bli diskutert.
Boks 12.1 et sammendrag av medisinske nødsituasjoner som kan oppstå i en tannklinikk
- Vasovagal synkope (svak)
- Hyperventilering/’panikkanfall’
- Akutt astmaanfall
- Angina/myokardinfarkt
- Epileptiske anfall
- diabetiske nødsituasjoner
- Allergier/overfølsomhetsreaksjoner
- Kvelning og aspirasjon
- Adrenal insuffisiens
- hjertestans (se kapittel 11)
Vasovagal synkope (enkel svak)
den ‘enkle svak’ er den vanligste medisinske nødssituasjon Å Bli Sett i tannlegepraksis og resulterer i tap av bevissthet på grunn av utilstrekkelig cerebral perfusjon. Det er en refleks som er mediert av autonome nerver som fører til utbredt vasodilatasjon i splanchnic og skjelett fartøy og bradykardi som resulterer i redusert cerebral perfusjon. Besvimelse kan utløses av smerte eller følelsesmessig stress, endringer i holdning eller hypoksi. Noen pasienter er mer utsatt for besvimelse enn andre, og det er lurt å behandle besvimelsesutsatte pasienter i liggende stilling.
et lignende klinisk bilde kan ses ved carotis sinus syndrom. Mildt trykk på nakken hos slike pasienter (vanligvis eldre) fører til en vagal reaksjon som produserer synkope. Denne situasjonen kan utvikle seg til bradykardi eller til og med hjertestans.
Besvimelse – tegn og symptomer
- Pasienten føler seg svak/ør/svimmel
- Blekhet, svette
- Puls bremser
- Lavt blodtrykk
- Kvalme og/eller oppkast
- Tap av bevissthet
Besvimelse – behandling
- legg pasienten flatt og løft bena – utvinningen vil normalt være rask.
- en patent luftvei må opprettholdes.
- hvis utvinning er forsinket, bør oksygen administreres og andre årsaker til bevissthetstap vurderes.
Hyperventilering
Hyperventilering Er en mer vanlig nødsituasjon enn det ofte antas. Når hyperventilering vedvarer, kan det bli ekstremt plagsomt for pasienten. Angst er den viktigste utløsende faktor.
Hyperventilering – tegn og symptomer
- Angst
- Svimmelhet
- Svakhet
- Parestesi
- Tetani (se nedenfor)
- Brystsmerter og/eller hjertebank
- Åndenød
Hyperventilering – behandling
en rolig Og sympatisk tilnærming fra utøveren er viktig. Diagnosen, spesielt i de tidlige stadiene, er ikke alltid så åpenbar som det kan virke:
- Utelukker andre årsaker til symptomene.
- Oppmuntre pasienten til å gjenpuste sin egen utåndet luft for å øke mengden av inhalert karbondioksid – en papirpose plassert over nese og munn tillater dette.
- hvis ingen papirpose er praktisk, vil pasientens cupped hender være et (mindre tilfredsstillende) alternativ.
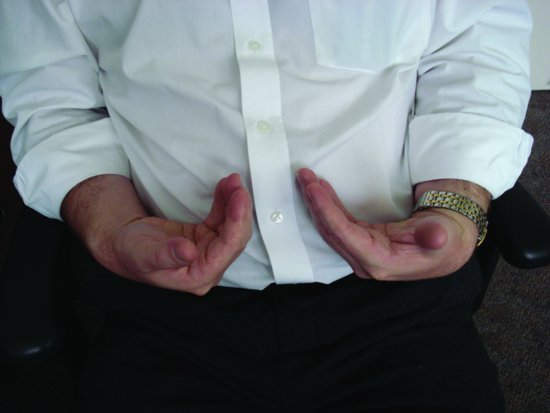
Hyperventilering fører til at karbondioksid blir vasket ut av kroppen som produserer en alkalose. Hvis hyperventilering vedvarer, kan carpal (hånd) og pedal (fot) spasme (tetany) ses (Figur 12.1). Pust utåndet luft øker inspirerte karbondioksidnivåer og bidrar til å returnere situasjonen til normal.
Figur 12.1 en demonstrasjon av carpal spasm.
Astma
Astma er en potensielt livstruende tilstand og Bør alltid tas alvorlig. Et angrep kan utløses av anstrengelse, angst, infeksjon eller eksponering for et allergen. Det er viktig i historien å få en ide om alvorlighetsgraden av angrep. Ledetråder inkluderer utløsende faktorer, effektiviteten av medisiner, sykehusinnleggelser på grunn av astma og bruk av systemiske steroider.
det er viktig at astmapasienter tar med seg sin(e) vanlige inhalator (er) – hvis inhalatoren ikke er tatt med, må den være i nødsettet eller behandlingen bør utsettes. Hvis astmaen er i en særlig alvorlig fase, kan elektiv behandling best utsettes. Legemidler som kan foreskrives av tannleger, spesielt ikke-steroide antiinflammatoriske legemidler, kan forverre astma og derfor unngås best.
Astma – tegn og symptomer
- Åndenød (rask respirasjon – mer enn 25 åndedrag per minutt)
- Ekspiratorisk piping
- Bruk av tilbehør musklene i respirasjon
- Takykardi
- Cyanose eller langsom respirasjonsfrekvens (mindre enn 8 åndedrag per minutt)
- Bradykardi
- redusert bevissthetsnivå/forvirring
astma-behandling
- de fleste angrep vil respondere på pasientens egen inhalator, vanligvis salbutamol (må kanskje gjentas etter 2-3 minutt).
- hvis ingen rask respons, eller trekk ved alvorlig astma, ring en ambulanse.
- en medisinsk vurdering bør ordnes for pasienter som trenger ekstra doser bronkodilator for å avslutte et angrep.
- en avstandsenhet kan være nødvendig hvis pasienten har problemer med å bruke inhalatoren.
- hvis pasienten er bekymret eller viser tegn på livstruende astma, bør akutt transport til sykehus ordnes.
- High-flow oksygen bør gis mens du venter på overføring. Fire til seks aktiveringer fra salbutamolinhalatoren via en avstandsenhet skal brukes og gjentas hvert 10. minutt. I British National Formulary, en teknikk er beskrevet for en ‘hjemmelaget’ spacer enhet. Et hull kan kuttes ut av en papir-eller plastikkkopp. Inhalatorens munnstykke skyves gjennom dette. Den åpne enden av koppen kan deretter påføres munnen når inhalatoren er aktivert.
- hvis astma er en del av en mer generalisert anafylaktisk reaksjon, eller i extremis, bør en intramuskulær injeksjon av adrenalin gis (se Avsnittet Anafylaksi).
alle pasienter, inkludert de som har kronisk obstruktiv lungesykdom, bør gis høyflytende oksygen, da selv om disse pasientene er avhengige av hypoksisk kjøring for å stimulere respirasjonen, vil de ikke komme til skade på kort sikt.De fleste pasienter som lider av brystsmerter fra en hjerteårsak i tannkirurgi, har sannsynligvis en tidligere historie med hjertesykdom. Historien er tydelig viktig, og hvis en pasient bruker medisiner for å kontrollere kjent angina, burde de ha tatt med seg dette, eller det burde være lett å levere i nødsettet. På samme måte er det viktig at pasienten har tatt sin normale medisinering på dagen for avtalen.Klassisk er smerten av angina beskrevet som en knusende eller båndlignende tetthet i brystet, som kan utstråle til venstre arm eller mandibel. Det er imidlertid mange variasjoner. Smerten ved hjerteinfarkt (MI) vil ofte være lik angina, men mer alvorlig og, i motsetning til angina, vil IKKE bli lettet av GTN. I tilfeller av angina, bør pasienten bruke sin glyceryl trinitrate (GTN) spray, som vanligvis vil fjerne symptomene. Tannbehandling kan være best igjen til en annen dag hvis det er et angrep, i henhold til utøverens skjønn. Mer alvorlige brystsmerter garanterer alltid utsettelse av behandling og en ambulanse skal kalles.
Funksjoner som gjør brystsmerter usannsynlig å være hjerte i opprinnelse er: smerter som varer mindre enn 30 sekunder, men alvorlige; stikkende smerter; godt lokalisert venstre submammary smerte og smerter som stadig varierer i plassering. Brystsmerter som forbedrer på å stoppe anstrengelse er mer sannsynlig å være hjerte opprinnelse enn en som ikke er relatert. Pleuritisk smerte er skarp i karakter, godt lokalisert og verre på inspirasjon.Øsofagitt kan produsere en retrosternal smerte som forverres ved bøyning eller liggende. En kompliserende faktor i differensiering fra hjerte brystsmerter er AT GTN, på grunn av handling på muskelen i spiserøret, kan lindre smerten.
Muskuloskeletale smerter er vanligvis ledsaget av ømhet til palpasjon i den berørte regionen. Som nevnt tidligere kan hyperventilering gi brystsmerter. En liste over mulige årsaker til brystsmerter er gitt i Boks 12.2.
Boks 12.2 Brystsmerter-mulige årsaker
- Angina
- Hjerteinfarkt
- Pleuritt, f. eks. Lungeemboli
- Muskel
- øsofageal refluks
- Hyperventilering
- Galleblære og bukspyttkjertel sykdom
det er klart viktig å utelukke angina og MI hos pasienten som klager over brystsmerter. Hvis du er i tvil, behandle som hjertesmerter inntil det motsatte er bevist.
Hjerteinfarkt-tegn og symptomer
- Alvorlige, knusende brystsmerter som kan stråle ut til skuldrene og ned i armene (spesielt venstre arm) og inn i kjeven.
- Kortpustethet.
- huden blir blek og klam.
- Pulsen blir svak og pasienten kan bli hypotensiv.
- ofte vil det være kvalme og oppkast.
Ikke alle pasienter passer til dette bildet og kan bare vise noen av tegnene og symptomene som er nevnt i den foregående teksten.
Myokardinfarkt-behandling
- utøveren bør forbli rolig og være en beroligende tilstedeværelse.
- Ring nødnummer.
- De fleste pasienter vil bli best håndtert i sittestilling.
- Pasienter som føler seg svake, bør legges flatt.
- Gi oksygen med høy strømning (15 L / min).
- Gi sublingual GTN spray.
- Gi 300 mg aspirin oralt for å tygges – hvis ingen allergi) – sørg for at når overlevering til mottakende ambulansemannskap at de blir gjort oppmerksom på dette som trombolytisk terapi er gitt av noen ambulansemannskaper.
- en pasient som har hatt kirurgisk tannbehandling bør fremheves for ambulansepersonalet, da enhver signifikant blødningsrisiko kan påvirke beslutningen om å bruke trombolytisk behandling
- hvis pasienten slutter å reagere, bør utøveren se etter ‘tegn på liv’ (pust og sirkulasjon) og starte hjerte-lungeresusikering.
Epileptiske anfall
historien vil vanligvis avsløre det faktum at en pasient har epilepsi. En historie bør innhente informasjon med hensyn til arten av eventuelle anfall, deres frekvens og grad av kontroll. Type og effekt av medisinering bør bestemmes. Tegn og symptomer varierer betydelig.
Epilepsi-tegn og symptomer
- pasienten kan ha en aura eller forutanelse om at et anfall er i ferd med å inntreffe.
- Tonic fase-tap av bevissthet, pasienten blir stiv og faller og blir cyanosed.
- Klonisk fase-jerking bevegelser av lemmer, tungen kan bli bitt.
- Urininkontinens, skumming ved munnen.
- anfallet avtar ofte gradvis etter noen få minutter, men pasienten kan forbli bevisstløs og kan forbli forvirret etter at bevisstheten er gjenvunnet
- Hypoglykemi kan forekomme som et anfall og bør vurderes (inkludert hos epileptiske pasienter). Derfor er blodsukkermåling på et tidlig stadium klokt.
hos pasienter med markert bradykardi (mindre enn 40 slag per minutt) kan blodtrykket falle i en slik grad at det forårsaker forbigående cerebral hypoksi som fører til en kort passform. Dette er ikke en sann passform og representerer en vasovagal episode.
Epilepsi – behandling av anfall
beslutningen om å gi medisiner bør tas hvis anfallene forlenges (med aktive kramper i 5 minutter eller mer (status epilepticus) eller anfall som oppstår i rask rekkefølge). Hvis det er mulig, bør oksygen med høy strømning administreres. Muligheten for at pasientens luftveier blir okkludert, bør alltid huskes, og derfor må luftveiene beskyttes:
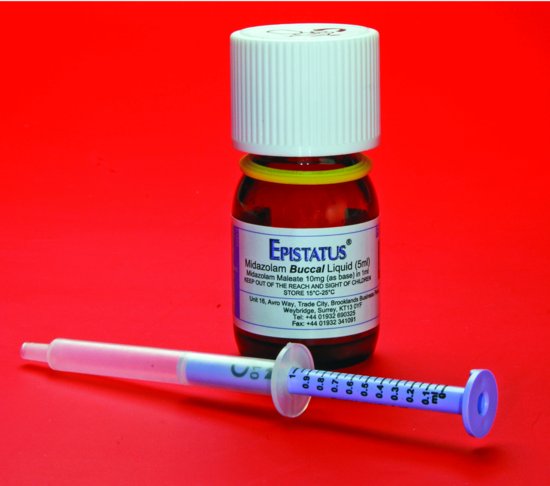
Figur 12.2 Bukkal / intra-nasal midazolam. Oppløsningen i flasken trekkes opp i sprøyten som følger med, som kalibreres i trinn på 0,1 mL.
- så langt som mulig, sørg for sikkerheten til pasienten og utøveren(ikke forsøk å begrense).
- Midazolam gitt via bukkal eller intra-nasal rute (10 mg til voksne). Bukkalpreparatet markedsføres Som’ Epistatus ‘ (10 mg / mL) (Figur 12.2).
- for barn:
- Barn 1-5 år-5 mg
- Barn 5-10 år-7,5 mg
- Barn mer enn 10 år – 10 mg
- foreldrene til noen barn med dårlig kontrollert epilepsi vil bære rektal diazepam. Som en del av forbehandlingspreparatet er det lurt å ordne med foreldrene for at de skal være til stede for å administrere dette dersom det oppstår en passform.
-
bare gullmedlemmer kan fortsette å lese. Logg inn eller Registrer deg for å fortsette
Leave a Reply