La contracción muscular

En los animales vertebrados, existen tres tipos de tejido muscular: esquelético, liso y cardíaco. El músculo esquelético constituye la mayoría de la masa muscular en el cuerpo y es responsable de la actividad locomotora. El músculo liso forma vasos sanguíneos, tracto gastrointestinal y otras áreas del cuerpo que producen contracciones sostenidas. El músculo cardíaco forma el corazón, que bombea sangre. Los músculos esqueléticos y cardíacos se llaman músculos estriados debido a su apariencia rayada bajo un microscopio, que se debe al patrón alterno altamente organizado de bandas A y bandas I.
Músculo esqueléticoeditar

Excluyendo los reflejos, todas las contracciones de los músculos esqueléticos se producen como resultado de un esfuerzo consciente que se origina en el cerebro. El cerebro envía señales electroquímicas a través del sistema nervioso a la neurona motora que inerva varias fibras musculares. En el caso de algunos reflejos, la señal para contraerse puede originarse en la médula espinal a través de un bucle de retroalimentación con la materia gris. Otras acciones como la locomoción, la respiración y la masticación tienen un aspecto reflejo: las contracciones pueden iniciarse consciente o inconscientemente.
Neuromuscular junctionEdit

Una unión neuromuscular es una sinapsis química formada por el contacto entre una neurona motora y las fibras musculares. Es el sitio en el que una neurona motora transmite una señal a una fibra muscular para iniciar la contracción muscular. La secuencia de eventos que resulta en la despolarización de la fibra muscular en la unión neuromuscular comienza cuando se inicia un potencial de acción en el cuerpo celular de una neurona motora, que luego se propaga por conducción saltatoria a lo largo de su axón hacia la unión neuromuscular. Una vez que llega al bouton del terminal, el potencial de acción causa un flujo de iones Ca2+
en el terminal a través de los canales de calcio dependientes de voltaje. El influjo de Ca2+
hace que las vesículas sinápticas que contienen el neurotransmisor acetilcolina se fusionen con la membrana plasmática, liberando acetilcolina en la hendidura sináptica entre la terminal de la neurona motora y la unión neuromuscular de la fibra del músculo esquelético. La acetilcolina se difunde a través de la sinapsis y se une y activa a los receptores nicotínicos de acetilcolina en la unión neuromuscular. La activación del receptor nicotínico abre su canal intrínseco de sodio / potasio, haciendo que el sodio se precipite y el potasio gotee. Como resultado, el sarcolema invierte la polaridad y su voltaje salta rápidamente del potencial de membrana en reposo de-90mV a tan alto como +75mV cuando entra el sodio. El potencial de membrana se hiperpolariza cuando el potasio sale y luego se ajusta de nuevo al potencial de membrana en reposo. Esta fluctuación rápida se denomina potencial de la placa final Los canales iónicos dependientes de voltaje del sarcolema junto a la placa final abierta en respuesta al potencial de la placa final. Son específicos de sodio y potasio y solo permiten pasar uno. Esta onda de movimientos iónicos crea el potencial de acción que se extiende desde la placa final del motor en todas las direcciones. Si los potenciales de acción dejan de llegar, la acetilcolina deja de liberarse del botón terminal. La acetilcolina restante en la hendidura sináptica es degradada por la acetilcolina esterasa activa o reabsorbida por la perilla sináptica y no queda ninguna para reemplazar la acetilcolina degradada.
Acoplamiento excitación-contraccióneditar
El acoplamiento excitación-contracción es el proceso por el cual un potencial de acción muscular en la fibra muscular hace que las miofibrillas se contraigan. En el músculo esquelético, el acoplamiento excitación–contracción se basa en un acoplamiento directo entre proteínas clave, el canal de liberación de calcio del retículo sarcoplásmico (SR) (identificado como el receptor de rianodina, RyR) y los canales de calcio de tipo L dependientes de voltaje (identificados como receptores de dihidropiridina, DHPRs). Los DHPRS se encuentran en el sarcolema (que incluye el sarcolema de superficie y los túbulos transversales), mientras que los RyRs residen a través de la membrana SR. La aposición estrecha de un túbulo transversal y dos regiones SR que contienen RyRs se describe como una tríada y es predominantemente donde tiene lugar el acoplamiento excitación–contracción. El acoplamiento de excitación y contracción ocurre cuando la despolarización de la célula del músculo esquelético da lugar a un potencial de acción muscular, que se extiende a través de la superficie celular y en la red de túbulos en T de la fibra muscular, despolarizando así la porción interna de la fibra muscular. La despolarización de las porciones internas activa los receptores de dihidropiridina en las cisternas terminales, que están muy cerca de los receptores de rianodina en el retículo sarcoplásmico adyacente. Los receptores de dihidropiridina activados interactúan físicamente con los receptores de rianodina para activarlos a través de procesos del pie (que involucran cambios conformacionales que activan alostéricamente los receptores de rianodina). A medida que se abren los receptores de rianodina, el Ca2+
se libera desde el retículo sarcoplásmico hacia el espacio de unión local y se difunde hacia el citoplasma en masa para causar una chispa de calcio. Tenga en cuenta que el retículo sarcoplásmico tiene una gran capacidad de amortiguación de calcio, en parte debido a una proteína de unión al calcio llamada calsequestrina. La activación casi sincrónica de miles de chispas de calcio por el potencial de acción causa un aumento de calcio en toda la célula que da lugar a la subida del transitorio de calcio. El Ca2+
liberado en el citosol se une a la troponina C por los filamentos de actina, para permitir el ciclo de puentes cruzados, produciendo fuerza y, en algunas situaciones, movimiento. El sarco / retículo endoplasmático ATPasa de calcio (SERCA) bombea activamente Ca2 +
de vuelta al retículo sarcoplasmático. A medida que Ca2+
disminuye de nuevo a los niveles de reposo, la fuerza disminuye y se produce la relajación.
Teoría de filamentos deslizantes

La teoría del filamento deslizante describe un proceso utilizado por los músculos para contraerse. Es un ciclo de eventos repetitivos que hacen que un filamento delgado se deslice sobre un filamento grueso y genere tensión en el músculo. Fue desarrollado independientemente por Andrew Huxley y Rolf Niedergerke y por Hugh Huxley y Jean Hanson en 1954. Fisiológicamente, esta contracción no es uniforme en todo el sarcómero; la posición central de los filamentos gruesos se vuelve inestable y puede cambiar durante la contracción. Sin embargo, las acciones de proteínas elásticas como la titina se hipotetizan para mantener una tensión uniforme a través del sarcómero y tirar del filamento grueso hacia una posición central.
Cruzados cyclingEdit

El ciclismo es una secuencia de eventos moleculares que subyacen a la teoría del filamento deslizante. Un puente cruzado es una proyección de miosina, que consta de dos cabezas de miosina, que se extiende desde los filamentos gruesos. Cada cabeza de miosina tiene dos sitios de unión: uno para el ATP y otro para la actina. La unión del ATP a una cabeza de miosina separa la miosina de la actina, lo que permite que la miosina se una a otra molécula de actina. Una vez unido, el ATP es hidrolizado por la miosina, que utiliza la energía liberada para moverse a la «posición de amartillado» por la que se une débilmente a una parte del sitio de unión de actina. El resto del sitio de unión de la actina está bloqueado por la tropomiosina. Con el ATP hidrolizado, la cabeza de miosina acoplada ahora contiene ADP + Pi. Dos iones Ca2 +
se unen a la troponina C en los filamentos de actina. El complejo troponina-Ca2+
hace que la tropomiosina se deslice y desbloquee el resto del sitio de unión de la actina. El desbloqueo del resto de los sitios de unión de actina permite que las dos cabezas de miosina se cierren y la miosina se una fuertemente a la actina. La cabeza de miosina libera el fosfato inorgánico e inicia una carrera de potencia, que genera una fuerza de 2 pN. La carrera de potencia mueve el filamento de actina hacia adentro, acortando así el sarcómero. La miosina luego libera ADP, pero aún permanece fuertemente unida a la actina. Al final de la carrera de potencia, el ADP se libera de la cabeza de la miosina, dejando la miosina unida a la actina en un estado de rigor hasta que otro ATP se une a la miosina. La falta de ATP daría lugar al estado de rigor característico de rigor mortis. Una vez que otro ATP se une a la miosina, la cabeza de la miosina se separará de nuevo de la actina y se producirá otro ciclo de puentes cruzados.
El ciclo cruzado puede continuar mientras haya cantidades suficientes de ATP y Ca2+
en el citoplasma. La terminación del ciclo de puente cruzado puede ocurrir cuando Ca2+
se bombea activamente de nuevo al retículo sarcoplásmico. Cuando Ca2 +
ya no está presente en el filamento delgado, la tropomiosina cambia la conformación a su estado anterior para bloquear de nuevo los sitios de unión. La miosina deja de unirse al filamento delgado y el músculo se relaja. Los iones Ca2+
abandonan la molécula de troponina para mantener la concentración de iones Ca2+
en el sarcoplasma. El bombeo activo de iones Ca2+
en el retículo sarcoplásmico crea una deficiencia en el líquido alrededor de las miofibrillas. Esto provoca la eliminación de iones Ca2+
de la troponina. Por lo tanto, el complejo tropomiosina-troponina cubre nuevamente los sitios de unión en los filamentos de actina y la contracción cesa.
Gradación del músculo esquelético contractionsEdit
La fuerza de las contracciones musculares pueden ser ampliamente separados en twitch, suma y el tétanos. Una contracción es un único ciclo de contracción y relajación producido por un potencial de acción dentro de la propia fibra muscular. El tiempo entre un estímulo al nervio motor y la contracción posterior del músculo inervado se denomina período latente, que generalmente toma alrededor de 10 ms y es causado por el tiempo que tarda el potencial de acción del nervio en propagarse, el tiempo para la transmisión química en la unión neuromuscular, luego los pasos posteriores en el acoplamiento excitación-contracción.
Si se produjera otro potencial de acción muscular antes de la relajación completa de una contracción muscular, la siguiente contracción simplemente sumará la contracción anterior, produciendo así una suma. La suma se puede lograr de dos maneras: suma de frecuencia y suma de fibra múltiple. En la suma de frecuencia, la fuerza ejercida por el músculo esquelético se controla variando la frecuencia a la que los potenciales de acción se envían a las fibras musculares. Los potenciales de acción no llegan a los músculos de forma sincrónica y, durante una contracción, una fracción de las fibras en el músculo se activará en un momento dado. En una circunstancia típica, cuando los humanos están ejerciendo sus músculos tan duro como conscientemente son capaces, aproximadamente un tercio de las fibras en cada uno de esos músculos se dispararán a la vez, aunque esta proporción puede verse afectada por varios factores fisiológicos y psicológicos (incluidos los órganos tendinosos de Golgi y las células de Renshaw). Este nivel «bajo» de contracción es un mecanismo protector para prevenir la avulsión del tendón: la fuerza generada por una contracción del 95% de todas las fibras es suficiente para dañar el cuerpo. En la suma de fibras múltiples, si el sistema nervioso central envía una señal débil para contraer un músculo, las unidades motoras más pequeñas, siendo más excitables que las más grandes, se estimulan primero. A medida que aumenta la fuerza de la señal, se excitan más unidades motoras además de las más grandes, con las unidades motoras más grandes que tienen hasta 50 veces la fuerza contráctil que las más pequeñas. A medida que se activan más y más unidades motoras, la fuerza de contracción muscular se vuelve progresivamente más fuerte. Un concepto conocido como el principio de tamaño, permite que una gradación de la fuerza muscular durante la contracción débil ocurra en pequeños pasos, que luego se vuelven progresivamente más grandes cuando se requieren mayores cantidades de fuerza.
Finalmente, si la frecuencia de los potenciales de acción muscular aumenta de tal manera que la contracción muscular alcanza su fuerza máxima y mesetas en este nivel, entonces la contracción es un tétanos.
Relación longitud-tensióneditar

La relación longitud-tensión relaciona la fuerza de una contracción isométrica con la longitud del músculo en el que se produce la contracción. Los músculos operan con mayor tensión activa cuando están cerca de una longitud ideal (a menudo su longitud de reposo). Cuando se estira o acorta más allá de esto (ya sea debido a la acción del músculo en sí o por una fuerza externa), la tensión activa máxima generada disminuye. Esta disminución es mínima para desviaciones pequeñas, pero la tensión disminuye rápidamente a medida que la longitud se desvía más del ideal. Debido a la presencia de proteínas elásticas dentro de una célula muscular (como la titina) y la matriz extracelular, como el músculo se estira más allá de una longitud dada, hay una tensión completamente pasiva, que se opone al alargamiento. Combinados juntos, hay una fuerte resistencia a alargar un músculo activo mucho más allá del pico de la tensión activa.
Relaciones fuerza-velocidadeditar
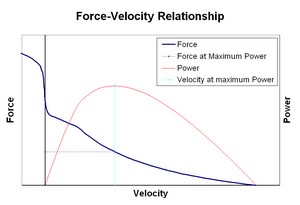
La relación fuerza–velocidad relaciona la velocidad a la que un músculo cambia su longitud (generalmente regulada por fuerzas externas, como la carga u otros músculos) con la cantidad de fuerza que genera. La fuerza disminuye de manera hiperbólica en relación con la fuerza isométrica a medida que aumenta la velocidad de acortamiento, llegando finalmente a cero a cierta velocidad máxima. Lo contrario es válido para cuando el músculo se estira: la fuerza aumenta por encima del máximo isométrico, hasta alcanzar finalmente un máximo absoluto. Esta propiedad intrínseca del tejido muscular activo juega un papel en la amortiguación activa de las articulaciones que son accionadas por músculos opuestos simultáneamente activos. En tales casos, el perfil de fuerza-velocidad aumenta la fuerza producida por el músculo de alargamiento a expensas del músculo de acortamiento. Este favorecimiento de cualquier músculo que devuelva la articulación al equilibrio aumenta efectivamente la amortiguación de la articulación. Además, la fuerza de la amortiguación aumenta con la fuerza muscular. De este modo, el sistema motor puede controlar activamente la amortiguación de las articulaciones mediante la contracción simultánea (co-contracción) de grupos musculares opuestos.
Músculo suavedItar

Los músculos lisos se pueden dividir en dos subgrupos: unidad única (unitaria) y unidad múltiple. Las células de músculo liso de una sola unidad se pueden encontrar en el intestino y los vasos sanguíneos. Debido a que estas células están unidas entre sí por uniones de separación, son capaces de contraerse como un sincitio. Las células musculares lisas de una sola unidad se contraen miógenamente, lo que puede ser modulado por el sistema nervioso autónomo.
A diferencia de las células musculares lisas de una sola unidad, las células musculares lisas de varias unidades se encuentran en el músculo del ojo y en la base de los folículos pilosos. Las células musculares lisas de varias unidades se contraen al ser estimuladas por separado por los nervios del sistema nervioso autónomo. Como tales, permiten un control fino y respuestas graduales, al igual que el reclutamiento de unidades motoras en el músculo esquelético.
Mecanismos de contracción del músculo liso Edit
La actividad contráctil de las células musculares lisas está influenciada por múltiples entradas, como actividad eléctrica espontánea, entradas neuronales y hormonales, cambios locales en la composición química y estiramiento. Esto contrasta con la actividad contráctil de las células musculares esqueléticas, que depende de una sola entrada neuronal. Algunos tipos de células musculares lisas son capaces de generar sus propios potenciales de acción espontáneamente, que generalmente ocurren después de un potencial de marcapasos o un potencial de onda lenta. Estos potenciales de acción son generados por el influjo de Ca2 + extracelular
, y no de Na +
. Al igual que los músculos esqueléticos, los iones citosólicos de Ca2+
también son necesarios para el ciclo de puentes cruzados en las células musculares lisas.
Las dos fuentes de Ca2+citosólico en las células musculares lisas son el Ca2+extracelular que entra a través de los canales de calcio y los iones Ca2+que se liberan desde el retículo sarcoplásmico. La elevación de la citosólica Ca2 +
da lugar a una mayor unión de Ca2 +
a la calmodulina, que luego se une y activa la cinasa de cadena ligera de miosina. El complejo de cinasa de cadena ligera de calcio-calmodulina-miosina fosforila la miosina en las cadenas ligeras de miosina de 20 kilodalton (kDa) en el residuo de aminoácido-serina 19, iniciando la contracción y activando la ATPasa de miosina. A diferencia de las células musculares esqueléticas, las células musculares lisas carecen de troponina, a pesar de que contienen la proteína de filamento delgado tropomiosina y otras proteínas notables: caldesmon y calponina. Por lo tanto, las contracciones del músculo liso se inician por la fosforilación activada por Ca2+de la miosina en lugar de la unión de Ca2+al complejo de troponina que regula los sitios de unión de la miosina en la actina, como en los músculos esqueléticos y cardíacos.
La terminación del ciclo de puente cruzado (y dejar el músculo en estado de cierre) ocurre cuando la fosfatasa de cadena ligera de miosina elimina los grupos fosfato de las cabezas de miosina. La fosforilación de las cadenas ligeras de miosina de 20 kDa se correlaciona bien con la velocidad de acortamiento del músculo liso. Durante este período, hay una rápida explosión de utilización de energía medida por el consumo de oxígeno. A los pocos minutos del inicio, el nivel de calcio disminuye notablemente, la fosforilación de las cadenas ligeras de miosina de 20 kDa disminuye y la utilización de energía disminuye; sin embargo, se mantiene la fuerza en el músculo liso tónico. Durante la contracción del músculo, se forman puentes cruzados de ciclo rápido entre actina activada y miosina fosforilada, generando fuerza. Se plantea la hipótesis de que el mantenimiento de la fuerza es el resultado de «puentes de pestillo» desfosforilados que circulan lentamente y mantienen la fuerza. Se cree que un número de quinasas, como la cinasa rho, la DAPK3 y la proteína quinasa C, participan en la fase sostenida de contracción, y el flujo de Ca2+
puede ser significativo.
Neuromodulacióneditar
Aunque las contracciones del músculo liso son miogénicas, la frecuencia y la fuerza de sus contracciones pueden ser moduladas por el sistema nervioso autónomo. Las fibras nerviosas postgangliónicas del sistema nervioso parasimpático liberan el neurotransmisor acetilcolina, que se une a los receptores muscarínicos de acetilcolina (MACHR) en las células musculares lisas. Estos receptores son metabotrópicos, o receptores acoplados a proteínas G que inician una segunda cascada de mensajeros. Por el contrario, las fibras nerviosas postgangliónicas del sistema nervioso simpático liberan los neurotransmisores epinefrina y norepinefrina, que se unen a los receptores adrenérgicos que también son metabotrópicos. Los efectos exactos sobre el músculo liso dependen de las características específicas del receptor activado: tanto la entrada parasimpática como la entrada simpática pueden ser excitatorias (contráctiles) o inhibitorias (relajantes).
Cardiaca muscleEdit

Hay dos tipos de células del músculo cardíaco: autorhythmic y contráctil. Las células autorítmicas no se contraen, sino que marcan el ritmo de contracción de otras células musculares cardíacas, que pueden ser moduladas por el sistema nervioso autónomo. Por el contrario, las células musculares contráctiles (cardiomiocitos) constituyen la mayoría del músculo cardíaco y son capaces de contraerse.
Acoplamiento de excitación y contraccióneditar
En el acoplamiento de excitación y contracción del músculo esquelético y cardíaco (E-C), se producen procesos de conducción de despolarización y liberación de Ca2+. Sin embargo, aunque las proteínas involucradas son similares, son distintas en estructura y regulación. Los receptores de dihidropiridina (DHPRs) están codificados por diferentes genes, y los receptores de rianodina (RyRs) son isoformas distintas. Además, los contactos de DHPR con RyR1 (isoforma principal de RyR en el músculo esquelético) para regular la liberación de Ca2+ en el músculo esquelético, mientras que el canal de calcio de tipo L (DHPR en los miocitos cardíacos) y RyR2 (isoforma principal de RyR en el músculo cardíaco) no están acoplados físicamente en el músculo cardíaco, sino que se enfrentan entre sí por un acoplamiento de unión.
A diferencia del músculo esquelético, se cree que el acoplamiento E-C en el músculo cardíaco depende principalmente de un mecanismo llamado liberación de calcio inducida por calcio, que se basa en la estructura de unión entre el túbulo en T y el retículo sarcoplásmico. Junctophilin-2 (JPH2) es esencial para mantener esta estructura, así como la integridad de los túbulos T. Otra proteína, la proteína accesoria del receptor 5 (REEP5), funciona para mantener la morfología normal de la SR de la unión. Los defectos del acoplamiento de la unión pueden resultar de deficiencias de cualquiera de las dos proteínas. Durante el proceso de liberación de calcio inducido por el calcio, los RyR2s se activan por un disparador de calcio, que es provocado por el flujo de Ca2+ a través de los canales de calcio de tipo L. Después de esto, el músculo cardíaco tiende a exhibir estructuras de diadas (o diadas), en lugar de tríadas.
El acoplamiento de excitación y contracción en las células musculares cardíacas ocurre cuando un potencial de acción es iniciado por las células marcapasos en el nodo sinoauricular o el nodo auriculoventricular y conducido a todas las células en el corazón a través de uniones gap. El potencial de acción viaja a lo largo de la membrana superficial hacia los túbulos en T (estos últimos no se ven en todos los tipos de células cardíacas) y la despolarización hace que el Ca2+extracelular ingrese a la célula a través de canales de calcio de tipo L y posiblemente intercambiador de sodio y calcio (NCX) durante la primera parte de la fase de meseta. Aunque este influjo de Ca2 + solo cuenta para aproximadamente el 10% del Ca2+ necesario para la activación, es relativamente más grande que el del músculo esquelético. Este influjo de Ca2+
causa un pequeño aumento local de Ca2 + intracelular
. El aumento de Ca2+intracelular
es detectado por RyR2 en la membrana del retículo sarcoplásmico, que libera Ca2 +
en una respuesta fisiológica de retroalimentación positiva. Esta retroalimentación positiva se conoce como liberación de calcio inducida por calcio y da lugar a chispas de calcio (chispas de Ca2+
). La suma espacial y temporal de ~30.000 chispas de Ca2+
da un aumento en toda la célula de la concentración citoplasmática de calcio. El aumento del calcio citosólico tras el flujo de calcio a través de la membrana celular y el retículo sarcoplásmico es moderado por tampones de calcio, que se unen a una gran proporción de calcio intracelular. Como resultado, un gran aumento en el calcio total conduce a un aumento relativamente pequeño en Ca2+libre
.
El calcio citoplasmático se une a la troponina C, moviendo el complejo de tropomiosina fuera del sitio de unión de actina, permitiendo que la cabeza de miosina se una al filamento de actina. A partir de este punto, el mecanismo contráctil es esencialmente el mismo que para el músculo esquelético (arriba). Brevemente, usando hidrólisis de ATP, la cabeza de miosina tira del filamento de actina hacia el centro del sarcómero.

Después de la sístole, el calcio intracelular es absorbido por la bomba de ATPasa del retículo endoplasmático (SERCA) de vuelta al retículo sarcoplásmico listo para comenzar el siguiente ciclo. El calcio también es expulsado de la célula principalmente por el intercambiador de sodio y calcio (NCX) y, en menor medida, una ATPasa de calcio de la membrana plasmática. Parte del calcio también es absorbido por las mitocondrias. Una enzima, el fosfolambano, sirve como freno para SERCA. A frecuencias cardíacas bajas, el fosfolambano es activo y ralentiza la actividad de la ATPasa para que Ca2+
no tenga que abandonar la célula por completo. A altas frecuencias cardíacas, el fosfolambano es fosforilado y desactivado, por lo que la mayor parte del Ca2+
del citoplasma regresa al retículo sarcoplásmico. Una vez más, los tampones de calcio moderan esta caída en la concentración de Ca2+
, permitiendo una disminución relativamente pequeña en la concentración de Ca2+
libre en respuesta a un gran cambio en el calcio total. La concentración descendente de Ca2+
permite que el complejo de troponina se disocie del filamento de actina, terminando así la contracción. El corazón se relaja, permitiendo que los ventrículos se llenen de sangre y comiencen de nuevo el ciclo cardíaco.
Leave a Reply